Baltymų trūkumas TLK 10. Baltymų ir energijos trūkumas
Rusijoje daugelį metų visuotinai priimtas terminas netinkama mityba, Tai yra baltymų ir energijos trūkumo sinonimas.
Baltymų ir energijos nepakankama mityba (PEM) - nuo mitybos priklausoma būklė, kurią sukelia pakankamos trukmės ir (arba) intensyvumo daugiausia baltymų ir (arba) energijos badas, pasireiškiantis kūno svorio ir (arba) ūgio trūkumu ir sudėtingu organizmo homeostazės pažeidimu, pasikeitus pagrindinei medžiagų apykaitai. procesų, vandens ir elektrolitų pusiausvyros sutrikimas, kūno sudėties pokyčiai, nervų reguliavimo sutrikimai, endokrininės sistemos disbalansas, imuninės sistemos slopinimas, virškinimo trakto ir kitų organų bei sistemų disfunkcija.
PEM gali išsivystyti veikiant endogeniniams arba egzogeniniams veiksniams (24 lentelė).
PEM patogenezę lemia ją sukėlusi liga, tačiau visais atvejais tai apima gilius medžiagų apykaitos sutrikimus su riebalų ir angliavandenių atsargų išsekimu, padidėjusiu baltymų katabolizmu ir sumažėjusia baltymų sinteze.
Baltymų-energijos trūkumas pasireiškia ne tik kūno svorio mažėjimu, bet ir hipovitaminoze, daugelio būtinų mikroelementų, atsakingų už imuninių funkcijų įgyvendinimą, optimalų augimą, smegenų vystymąsi, trūkumu. Todėl ilgalaikę netinkamą mitybą dažnai lydi psichomotorinio vystymosi atsilikimas, sulėtėję kalbos ir pažinimo gebėjimai bei funkcijos, didelis sergamumas infekcinėmis ligomis dėl sumažėjusio imuniteto, o tai savo ruožtu apsunkina mitybos sutrikimus.
Iki šiol mūsų šalyje nėra visuotinai pripažintos vaikų PEM klasifikacijos, patvirtintos pediatrų kongresuose. Pasaulinėje literatūroje ir pediatrinėje praktikoje Waterlow pasiūlyta klasifikacija yra labiausiai paplitusi. Naujausioje modifikacijoje (25 lentelė) išskiriamos dvi pagrindinės formos: ūminė, pasireiškianti vyraujančiu kūno svorio netekimu ir jo trūkumu, palyginti su ūgiui tinkamu kūno svoriu, ir lėtinė, pasireiškianti ne tik kūno svorio trūkumu. , bet ir dėl didelio fizinio vystymosi vėlavimo. Abi formos turi 3 sunkumo laipsnius: lengvas, vidutinio sunkumo ir sunkus.
Diagnostika
Vaikų mitybos nepakankamumui nustatyti naudojami klinikiniai ir laboratoriniai metodai (26 lentelė).
Somatometriniai metodai yra pagrindinis būdas įvertinti vaiko mitybos būklę. Būtinas antropometrijos elementas yra lentelės, kuriose lyginami svorio ir ūgio bei amžiaus rodikliai, ir (arba) svorio ir ūgio rodiklių centilių pasiskirstymo žemėlapis. 2006 m. Pasaulio sveikatos organizacija pasiūlė „Standartines augimo diagramas“ visų amžiaus grupių vaikams naudoti bendrojoje pediatrinėje praktikoje. Šiuose žemėlapiuose pateikiamas vaikų pasiskirstymas pagal svorį, amžių, ūgį, amžių, svorio ir ūgio rodiklius, taip pat pagal kūno masės indeksą.


Kadangi objektyviausi vaiko fizinės raidos būklės rodikliai yra ne tik kūno svoris, bet ir ūgis, patartina naudoti centilių lenteles. Kombinuotas kūno svorio ir ūgio trūkumas išsivysto ne tik esant ilgalaikei netinkamai mitybai, bet ir sergant sunkiomis lėtinėmis vaiko ligomis.
Atliekant epidemiologinius vaikų netinkamos mitybos paplitimo tyrimus, naudojamas Z balo rodiklis, kuris yra individualaus rodiklio (kūno svorio, ūgio, KMI) reikšmių nuokrypis nuo vidutinės tam tikros populiacijos vertės, padalytas. vidutinės vertės standartiniu nuokrypiu.
Standartinėje populiacijoje vidutinis Z balas yra lygus nuliui, o standartinis nuokrypis yra 1,0. Teigiamos Z balo reikšmės rodo antropometrinio rodiklio padidėjimą, palyginti su standartiniu, o neigiamos vertės rodo parametrų sumažėjimą, palyginti su standartine verte. Pagal šiuos rodiklius galime įvertinti PEM sunkumą (27 lentelė).

Pagal formulę jo Z balas yra -2, o tai rodo didelį fizinio išsivystymo atsilikimą.
Baltymų ir energijos nepakankamumo mitybos korekcija
Pagrindinės PEN terapinės mitybos organizavimo taisyklės:
Badavimą sukeliančių veiksnių pašalinimas;
Pagrindinės ligos gydymas;
Optimali dietinė terapija: būtina stengtis patenkinti su amžiumi susijusius vaiko pagrindinių maistinių medžiagų, energijos, makro ir mikroelementų poreikius, palaipsniui didinant maisto apkrovą, atsižvelgiant į vaiko toleranciją maistui. Esant sunkiems PEN laipsniams (II-III stadija), taikomas dviejų fazių mitybos principas: maisto tolerancijos išsiaiškinimo laikotarpis ir pereinamasis bei optimalios mitybos laikotarpis. Pirmaisiais etapais jie imasi dietos „atjauninimo“ - naudoja motinos pieną arba pritaikytus pieno mišinius, padidindami maitinimo dažnumą iki 7–10 kartų per dieną; sunkiausiais atvejais kartu su daline parenterine mityba taikomas nuolatinis enterinis maitinimas vamzdeliu. Būtina vengti nepagrįsto motinos pieno ar pritaikytų pieno mišinių išstūmimo į papildomus pašarų produktus; nuosekliai diegti papildomus šėrimo produktus, palaipsniui didinant jų kiekį; naudoti pramoniniu būdu pagamintus papildomo pašaro produktus;
Režimo, priežiūros, masažo, mankštos terapijos organizavimas;
Sumažėjusios kūno apsaugos stimuliavimas;
Gretutinių ligų ir komplikacijų gydymas. Su PEM I laipsnį būtina nustatyti bendrąjį
režimas, vaikų priežiūra, šalinti maitinimo defektus. Skiriant mitybą, pirmenybė turėtų būti teikiama motinos pienui, o mišraus ir dirbtinio maitinimo atveju - pritaikytiems pieno mišiniams, praturtintiems probiotikais, galakto- ir frukto-oligosacharidais, kurie turi teigiamą poveikį virškinimo procesams ir sudėties normalizavimui. žarnyno mikroflora; nukleotidai, gerinantys maistinių medžiagų pasisavinimą ir stimuliuojantys vaiko imuninę sistemą, taip pat rauginto pieno mišiniai ir produktai, kurių kiekis ne didesnis kaip 1/2 viso maitinimo. Nepritaikytų fermentuoto pieno produktų (kefyro ir kt.) negalima skirti jaunesniems nei 8-9 mėnesių vaikams. Dietos energetinei vertei didinti ir baltymų kvotai didinti galima 2 savaitėmis anksčiau nei sveikiems vaikams skirti maitinimą ir papildomus maisto produktus (košes, daržovių ir mėsos tyreles, varškę). I etapo PEN atliekami skaičiavimai ir mitybos korekcija iki tinkamo kūno svorio, kuri susideda iš kūno svorio gimimo metu ir jo normalių padidėjimų per visą gyvenimo laikotarpį sumos.
Dėl PEM II laipsnio, mitybos korekcija sutartinai skirstoma į tris periodus: adaptacijos periodą (nustatantis maisto toleranciją), reparacijos periodą (tarpinį) ir sustiprintos mitybos laikotarpį.
Adaptacijos laikotarpiu, kuris trunka 2-5 dienas, mityba apskaičiuojama pagal faktinį kūno svorį, atsižvelgiant į vaiko fiziologinius pagrindinių maistinių medžiagų ir energijos poreikius. Šėrimų skaičius padidinamas 1-2 kartus per dieną, atitinkamai sumažinant kiekvieno šėrimo tūrį, papildomai duodama skysčių (5% gliukozės arba fiziologinio tirpalo geriamam rehidratavimui). Šiuo laikotarpiu pageidautina vartoti motinos pieną, o esant jo trūkumui ar nebuvimui – pritaikytą mišinį kūdikiams, praturtintą probiotikais, oligosacharidais ir nukleotidais. Galima naudoti mišinius su didesniu baltymų kiekiu, pavyzdžiui, specializuotus pieno mišinius neišnešiotiems kūdikiams. Nustačius maisto ingredientų skilimo/absorbcijos pažeidimų, patartina vartoti vaistinius preparatus (pavyzdžiui, mažo laktozės mišinius esant laktazės trūkumui, mišinius su padidinta vidutinės grandinės trigliceridų kvota riebalų malabsorbcijai gydyti). Jei poveikio nėra, reikia skirti mišinių, kurių pagrindą sudaro labai hidrolizuoti pieno baltymai.

 Esant normaliai nustatytos mitybos tolerancijai, šėrimo kiekis palaipsniui (per 5-7 dienas) didinamas iki fiziologinės normos. Esant pakankamam kūno svorio padidėjimui ir nesant dispepsinių simptomų, mitybos skaičiavimai gali būti atliekami remiantis tinkamu kūno svoriu, pirmiausia angliavandenių ir baltymų komponentais, o tik galiausiai – riebalų dalimi.
Esant normaliai nustatytos mitybos tolerancijai, šėrimo kiekis palaipsniui (per 5-7 dienas) didinamas iki fiziologinės normos. Esant pakankamam kūno svorio padidėjimui ir nesant dispepsinių simptomų, mitybos skaičiavimai gali būti atliekami remiantis tinkamu kūno svoriu, pirmiausia angliavandenių ir baltymų komponentais, o tik galiausiai – riebalų dalimi.
Reparacijos laikotarpiu galima įvesti papildomus maisto produktus, pradedant pramoniniu būdu pagamintais javais, po to mėsa, varškė, trynys. Šiuo laikotarpiu rekomenduojama skirti fermentų preparatų, multivitaminų kompleksų ir medžiagų, kurios teigiamai veikia medžiagų apykaitos procesus.
Gydant vaikus, sergančius PEM, būtina sistemingai registruoti faktinę mitybą, apskaičiuojant kasdienės dietos cheminę sudėtį pagal pagrindines maisto maistines medžiagas.
Dėl PEM III visų tipų medžiagų apykaita yra smarkiai sutrikusi, vaiko būklė, kaip taisyklė, yra labai sunki, todėl tokiems vaikams reikalinga intensyvi priežiūra, enterinis ir parenterinis maitinimas, kurį reikia gydyti ligoninėje. Trečiojo laipsnio PEM, sukeltas mitybos faktoriaus, Rusijoje pasitaiko išskirtiniais atvejais, nes pagrindiniai vaiko mitybos sutrikimai nustatomi anksti ir būtina dietinė šių vaikų mitybos korekcija atliekama net esant I-II PEN laipsniams.
Mūsų šalies vaikų III laipsnio PEM priežastis dažniausiai yra sunki somatinė patologija, todėl savalaikė priežastį reikšmingos ligos diagnostika ir gydymas yra esminis šios būklės profilaktikos ir gydymo veiksnys.
Parenterinė mityba pradinis laikotarpis turėtų būti atliekamas palaipsniui, pradiniu laikotarpiu naudojant tik aminorūgščių preparatus ir gliukozės tirpalus. Riebalų emulsijos, skirtos PEM, įtraukiamos į parenterinės mitybos programas tik po 5-7 dienų nuo gydymo pradžios dėl jų nepakankamo įsisavinimo ir didelės šalutinio poveikio bei komplikacijų rizikos. Parenterinė mityba PEM metu turi būti subalansuota ir minimali dėl sunkių medžiagų apykaitos komplikacijų rizikos.
Tuo pačiu metu atliekama parenterinė dehidratacijos, bazinių rūgšties sutrikimų (dažniausiai acidozės) ir elektrolitų sutrikimų korekcija.
Labiausiai pagrįsta enterinė mityba sunkioms PEM formoms yra nuolatinis enterinis maitinimas per vamzdelį, kuri susideda iš nuolatinio lėto maistinių medžiagų patekimo į virškinamąjį traktą (skrandį, dvylikapirštę žarną, tuščiąją žarną – lašelinė, optimaliai – naudojant infuzinę pompą). Nuolatinis lėtas specializuotų produktų įvedimas yra maksimaliai pateisinamas, nes energijos suvartojimas virškinimui ir maistinių medžiagų įsisavinimui tokiomis sąlygomis yra daug mažesnis nei vartojant boliusinį maistinių medžiagų mišinį. Tuo pačiu metu gerėja ertmės virškinimas ir palaipsniui didėja žarnyno absorbcijos gebėjimas. Ilgalaikis enterinis maitinimas per zondą normalizuoja viršutinės virškinamojo trakto dalies motoriką. Baltymų komponentas su tokia mityba moduliuoja skrandžio sekreciją ir rūgštis formuojančias funkcijas, palaiko adekvačią kasos egzokrininę funkciją ir cholecistokinino sekreciją, užtikrina normalų tulžies sistemos judrumą ir neleidžia vystytis tokioms komplikacijoms kaip tulžies dumblas ir tulžies akmenligė. . Baltymai, patenkantys į tuščiąją žarną, moduliuoja chemotripsino ir lipazės sekreciją.
Maistinio mišinio patekimo į virškinamąjį traktą greitis neturi viršyti 3 ml/min., kalorijų kiekis – 1 kcal/ml, osmoliariškumas – 350 mOsmol/l. Mažų vaikų enteriniam maitinimui reikia naudoti specializuotus produktus. Labiausiai pagrįsta naudoti mišinius, kurių pagrindą sudaro labai hidrolizuoti pieno baltymai, neturintys laktozės, praturtinti vidutinės grandinės trigliceridais (Alfare, Nutrilon Pepti TSC, Nutrilak Peptidi MCT, Pregestimil). Jie užtikrina maksimalų maistinių medžiagų įsisavinimą esant reikšmingam virškinimo slopinimui ir virškinimo kanalo įsisavinimo pajėgumui (28 lentelė).
Vartojamo mišinio koncentracija didinama lėtai, didinant 1 % per dieną (29 lentelė).
D  Tada mišinio koncentracija palaipsniui didinama iki 13,5% (fiziologinė), o jei gerai toleruojama - iki 15%. Mažos koncentracijos mišinio vartojimo laikotarpiu trūkstamos kalorijos, maistinės medžiagos ir elektrolitai kompensuojami parenteriniu maitinimu.
Tada mišinio koncentracija palaipsniui didinama iki 13,5% (fiziologinė), o jei gerai toleruojama - iki 15%. Mažos koncentracijos mišinio vartojimo laikotarpiu trūkstamos kalorijos, maistinės medžiagos ir elektrolitai kompensuojami parenteriniu maitinimu.
 Atliekant nuolatinį enterinį maitinimą per zondą, reikia laikytis visų aseptikos taisyklių. Maistinių tirpalų sterilumas galimas tik naudojant paruoštus skystus maistinių medžiagų mišinius.
Atliekant nuolatinį enterinį maitinimą per zondą, reikia laikytis visų aseptikos taisyklių. Maistinių tirpalų sterilumas galimas tik naudojant paruoštus skystus maistinių medžiagų mišinius.
Nuolatinio maitinimo per enterinį zondą periodo trukmė svyruoja nuo kelių dienų iki kelių savaičių, priklausomai nuo sutrikusios maisto tolerancijos sunkumo (anoreksija, vėmimas, viduriavimas). Palaipsniui didėja kalorijų kiekis ir keičiasi maisto sudėtis, o laipsniškas perėjimas prie maistinio mišinio boliuso yra atliekamas 7–10 maitinimų per dieną. Kai būklė ir apetitas pagerėja, o svoris smarkiai padidėja, nuolatinis maitinimas zondeliu visiškai nutraukiamas. Toliau, kaip ir vaikams, sergantiems lengvesnio sunkumo PEM, atliekama dietinė terapija, kurios pagrindiniai principai yra maisto atjauninimas ir fazavimas, išryškinant adaptacinę, reparacinę (tarpinę) ir sustiprintą mitybos stadijas.
Šiuo metu vyksta prisitaikymas prie reikiamo tūrio ir tęsiasi vandens-mineralų ir baltymų apykaitos korekcija. Tuo pačiu metu vaikas maitinamas dažnai ir mažomis porcijomis, jas palaipsniui didinant (30 lentelė). Trūkstamo maisto kiekio papildo nurijus rehidratacijos tirpalai.
Reparacijos laikotarpiu koreguojami baltymai, riebalai ir angliavandeniai, todėl padidėja energijos apkrova (padidėja mityba). Reikalingas dienos maisto kiekis vaikui, sergančiam PEM, galiausiai turėtų būti apie 200 ml/kg, arba 1/5 faktinio svorio. Tuo pačiu metu energijos ir baltymų apkrova faktiniam kūno svoriui yra didesnė nei sveikų vaikų. Taip yra dėl reikšmingo vaikų energijos sąnaudų padidėjimo sveikimo su PEM laikotarpiu.
Ateityje vaiko mityba artėja prie įprastų parametrų, nes plečiasi produktų asortimentas, keičiasi naudojamų mišinių sudėtis. Esant geram tolerancijai, sustiprintos mitybos stadijoje suteikiama kaloringa mityba (130-200 kcal/kg per dieną), padidinus maistinių medžiagų kiekį, bet ne daugiau: baltymai - 5 g/kg per dieną, riebalai - 6,5 g/kg/d., angliavandeniai - 14-16 g/kg/d. Vidutinė sustiprintos mitybos stadijos trukmė yra 1,5-2 mėnesiai.
Pagrindinis dietos terapijos tinkamumo rodiklis yra svorio padidėjimas. Padidėjimas laikomas geru, jei jis viršija 10 g/kg/dieną, vidutinis – 5-10 g/kg/d. ir mažas – mažiau nei 5 g/kg/dieną.
Galimos netinkamo svorio augimo priežastys: netinkama mityba (neteisingas mitybos apskaičiavimas, valgymo dažnumo ar apimties ribojimas, maistinių mišinių ruošimo taisyklių nesilaikymas, mitybos korekcijos trūkumas, vaiko priežiūros trūkumas), mikroelementų trūkumas, vykstantis infekcinis procesas, psichikos problemos (rajojimas, vėmimas).
PEM gydymas vaistais III laipsnių
Be vaistų (parenteralinės) dehidratacijos ir elektrolitų sutrikimų korekcijos, ūminiu laikotarpiu būtina prisiminti, kad reikia laiku diagnozuoti galimą antinksčių nepakankamumą.
Pradedant adaptacijos periodu, patartina pakaitinė fermentų terapija kasos preparatais. Pirmenybė teikiama mikrokapsuliuotiems vaistams (Creon). Žarnyno disbiozei, pakartotiniuose antibakterinės terapijos kursuose naudojami biologiniai produktai.
Anaboliniai vaistai PEM vartojami atsargiai, nes mitybos trūkumo sąlygomis jų vartojimas gali sukelti didelių baltymų ir kitų medžiagų apykaitos sutrikimų, parietalinių virškinimo fermentų slopinimą. Nurodytas vitaminų terapijos naudojimas stimuliuojantiems ir pakaitiniams tikslams. Esant sunkioms PEM formoms, vitaminai skiriami parenteraliai.
Rachito ir geležies stokos anemijos gydymas atliekamas nuo reparacijos laikotarpio.
Indikacijos stimuliacijai ir imunoterapijai nustatomos individualiai. PEM aukštyje pirmenybė turėtų būti teikiama pasyviajai imunoterapijai – natūraliai plazmai ir imunoglobulinams. Atsigavimo laikotarpiu gali būti skiriami nespecifiniai imunostimuliatoriai diabazolas, metiluracilas ir biostimuliatoriai, tokie kaip apilac, adaptogenai.
Pacientų, sergančių PEM, gydymo taktikaIIIlaipsnių
2003 metais PSO ekspertai parengė ir paskelbė vaikų, sergančių PEM, gydymo rekomendacijas, reglamentuojančias pagrindines veiklas slaugant vaikus, turinčius sunkios mitybos. Šias rekomendacijas patartina naudoti gydant vaikus, sergančius sunkiomis mitybos PEM formomis.
Yra 10 pagrindinių žingsnių:
hipoglikemijos profilaktikai / gydymui,
hipotermijos prevencija / gydymas,
dehidratacijos prevencija / gydymas,
elektrolitų disbalanso korekcija,
infekcijų prevencija/gydymas,
mikroelementų trūkumo korekcija,
atsargus maitinimo pradžia,
užtikrinti svorio augimą ir augimą,
teikia jutiminę stimuliaciją ir emocinę paramą,
tolesnė reabilitacija.
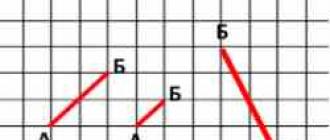
Veikla vykdoma etapais (4 pav.), atsižvelgiant į sergančio vaiko būklės sunkumą ir prasideda nuo gyvybei pavojingų būklių korekcijos ir prevencijos.
Pirmas žingsnis yra skirtas hipoglikemijos ir galimų su ja susijusių sąmonės sutrikimų gydymui ir profilaktikai. Jei vaiko sąmonė nesutrikusi, bet gliukozės kiekis kraujo serume sumažėjo iki mažiau nei 3 mmol/l, vaikui patariama suleisti 50 ml boliusą 10 % gliukozės arba sacharozės tirpalo (1 šaukštelis cukraus 3,5 šaukštai vandens) per burną arba nosies skrandžio zondą. Tada tokie vaikai dažnai maitinami kas 30 minučių 2 valandas 25% įprasto vienkartinio maitinimo tūrio, o po to perkeliama į maitinimą kas 2 valandas be nakties pertraukos. Jei vaikas yra be sąmonės, vangus arba jam pasireiškia hipoglikeminiai traukuliai, tokiam vaikui į veną reikia suleisti 10 % gliukozės tirpalo 5 ml/kg greičiu, o po to koreguoti glikemiją suleidžiant gliukozės tirpalus (10 % 50 ml). nazogastrinis vamzdelis) arba
 sacharozės ir perėjimas prie dažno maitinimo kas 30 minučių 2 valandas, o vėliau kas 2 valandas be nakties pertraukos. Visiems vaikams, sergantiems PEM, kurių gliukozės koncentracija serume yra nenormali, rekomenduojama gydyti antibiotikais plataus spektro vaistais.
sacharozės ir perėjimas prie dažno maitinimo kas 30 minučių 2 valandas, o vėliau kas 2 valandas be nakties pertraukos. Visiems vaikams, sergantiems PEM, kurių gliukozės koncentracija serume yra nenormali, rekomenduojama gydyti antibiotikais plataus spektro vaistais.
Antras žingsnis yra vaikų, sergančių PEM, hipotermijos prevencija ir gydymas. Jei vaiko tiesiosios žarnos temperatūra nukrenta iki mažiau nei 35,5 C, tuomet jį būtina skubiai sušildyti: apsivilkti šiltus drabužius ir kepurę, apvynioti šilta antklode, paguldyti į šildomą lovelę ar po spinduliuojančiu šilumos šaltiniu. Tokį vaiką būtina skubiai pamaitinti, paskirti plataus veikimo spektro antibiotiku, reguliariai stebėti glikemijos koncentraciją serume.
Trečias žingsnis - Tai dehidratacijos gydymas ir profilaktika. Vaikams, sergantiems PEM, labai sutrinka vandens ir elektrolitų apykaita, gali pasireikšti mažas cirkuliuojančio kraujo tūris net esant edemai. Dėl greitos būklės dekompensacijos ir ūminio širdies nepakankamumo išsivystymo pavojaus vaikams, sergantiems PEM, rehidratacijai į veną vartoti negalima, išskyrus hipovoleminio šoko atvejus ir sąlygas, kurioms reikalinga intensyvi priežiūra. Standartinis fiziologinis tirpalas, naudojamas žarnyno infekcijų rehidratacijai ir, visų pirma, cholerai, negali būti naudojamas vaikams, sergantiems PEM dėl per didelio natrio jonų kiekio (90 mmol Na+/n) ir nepakankamo kalio jonų kiekio. .. Esant netinkamai mitybai, vaikų, sergančių PEN, rehidratacijai reikia naudoti specialų tirpalą, kurio 1 litre yra 45 mmol natrio jonų, 40 mmol kalio jonų ir 3 mmol magnio jonų.
Jei vaikui, sergančiam PEM, yra kliniškai ryškių dehidratacijos ar vandeningo viduriavimo požymių, jam skiriama rehidratacija per burną arba per nosies ir skrandžio zondą panašiu tirpalu po 5 ml/kg kas 30 minučių 2 valandas, o po to 5 -10 ml/kg/val. per ateinančias 4-10 valandų, 4, 6, 8 ir 10 val. pakeičiant rehidratacijos tirpalo įvedimą maitinimu mišiniu arba motinos pienu. Tokie vaikai taip pat turėtų būti maitinami kas 2 valandas be nakties pertraukos. Jie turi būti nuolat stebimi. Kas 30 minučių 2 valandas, o vėliau kas valandą 12 valandų reikia įvertinti pulso ir kvėpavimo dažnį, šlapinimosi dažnumą ir tūrį, išmatų ir vėmimo dažnumą ir tūrį.
Ketvirtas žingsnis yra skirtas koreguoti elektrolitų pusiausvyros sutrikimą, atsirandantį vaikams, sergantiems PEM. Kaip minėta pirmiau, vaikų, sergančių sunkiu PEM, organizme yra natrio perteklius, net jei natrio kiekis serume yra sumažėjęs. Trūksta kalio ir magnio jonų, kurį reikia koreguoti per pirmąsias 2 savaites. PEM atsiradusi edema taip pat susijusi su elektrolitų disbalansu. Norint juos ištaisyti, negalima vartoti diuretikų, nes tai gali tik pabloginti esamus sutrikimus ir sukelti hipovoleminį šoką. Būtina užtikrinti reguliarų būtinų mineralų tiekimą vaiko organizmui pakankamu kiekiu. Kalio rekomenduojama vartoti po 3-4 mmol/kg/d., magnio - 0,4-0,6 mmol/kg/d.
Penktas žingsnis susideda iš savalaikio gydymo ir infekcinių komplikacijų prevencijos vaikams, sergantiems PEM, kuriems yra antrinis kombinuotas imunodeficitas.
Šeštas žingsnis būtina koreguoti mikroelementų trūkumą, kuris yra bet kokios formos PEM. Šis žingsnis reikalauja itin subalansuoto požiūrio. Nors anemijos dažnis sergant PEM yra gana didelis, ankstyvosiose slaugos stadijose geležies preparatai nenaudojami. Sideropenijos korekcija atliekama tik stabilizavus būklę, nesant infekcinio proceso požymių, atstačius pagrindines virškinimo trakto funkcijas, apetitą ir nuolatinį svorio padidėjimą, tai yra ne anksčiau kaip po 2 savaičių nuo gydymo pradžios. Priešingu atveju ši terapija gali žymiai padidinti būklės sunkumą ir pabloginti prognozę, jei infekcija išsivystys. Norint koreguoti mikroelementų trūkumą, pirmąją parą reikia suteikti geležies 3 mg/kg per parą, cinko - 2 mg/kg per parą, vario - 0,3 mg/kg per parą, folio rūgšties - pirmąją parą 5 mg, o po to 1 mg/d., po to skiriant multivitaminų preparatus, atsižvelgiant į individualią toleranciją.
Septintas Ir aštuntieji žingsniai apima subalansuotos mitybos terapiją, atsižvelgiant į būklės sunkumą, sutrikusią virškinimo trakto funkciją ir maisto toleravimą. Vaikams, sergantiems sunkiu PEM, dažnai reikalinga intensyvi priežiūra, jų medžiagų apykaitos procesų ir virškinimo sistemos funkcijų sutrikimo laipsnis yra toks didelis, kad įprastinė dietinė terapija negali žymiai pagerinti jų būklės. Todėl tokiais atvejais nurodoma visapusiška mitybos palaikymas naudojant tiek enterinę, tiek parenterinę mitybą.
Devintas žingsnis suteikia jutiminę stimuliaciją ir emocinę paramą. PEM sergantiems vaikams reikalinga gera priežiūra, meilus tėvų ir vaiko bendravimas, masažas, gydomoji mankšta, reguliarios vandens procedūros ir pasivaikščiojimai gryname ore.
Dešimtajame etape numatoma ilgalaikė reabilitacija, apimanti pakankamo dažnumo, tūrio, būtinų maistinių medžiagų kiekio ir energetinės vertės mitybą, reguliarius medicininius patikrinimus, adekvačią imunoprofilaktiką, vitaminų ir mineralų korekciją.
Medžiagą šiam skyriui pateikė: Ph.D. Bushueva T.V. (Maskva), mokslų daktaras. Šumilovas P.V. (Maskva), mokslų daktaras. Roslavtseva E.A. (Maskva), mokslų daktaras. Rybakova E.P. (Maskva), mokslų daktaras. Stepanova T.N. (Maskva), Ukraintsev SE. (Maskva).
Baltymų ir energijos nepakankama mityba(BEN) arba mitybos distrofija, substrato-energijos trūkumas yra būklė, kuriai būdingi baltymų ir energijos, taip pat kitų maistinių medžiagų (riebalų, angliavandenių, vitaminų, mineralų) trūkumo simptomai dėl santykinio ar absoliutaus jų trūkumo, kuri išsivysto dėl dalinio ar visiško badavimo.
Baltymų-energijos trūkumą gali lemti ir nepakankamas baltymų ir energijos patekimas į žmogaus organizmą, taip pat suaktyvėję baltymų katabolizmo procesai organizme, pavyzdžiui, nudegimų, sunkių traumų, pūlingų-septinių ligų atveju.
Vartojant nepakankamai baltymų ir energijos, mažėja kūno svoris ir riebalinio audinio kiekis, vienas iš šių pokyčių gali būti ryškesnis.
Pagrindinės sunkios PEM apraiškos yra: patinimas, nuplikimas, odos atrofija. Sutrinka visų organų ir sistemų veikla. Pacientams, sergantiems PEM, yra didesnė tikimybė, kad užsitęsęs žaizdų gijimas, siūlių gedimas, ilgesnis hospitalizavimo ir sveikimo laikas bei infekcinės komplikacijos.
Diagnozė nustatoma remiantis anamneze, klinikinių simptomų įvertinimu, antropometrinių ir laboratorinių tyrimų rezultatais.
Gydymas susideda iš vandens ir elektrolitų trūkumo koregavimo ir dirbtinio (enteralinio ar parenterinio) maitinimo paskyrimo.
- Baltymų ir energijos nepakankamos mitybos klasifikacija
- Baltymų ir energijos nepakankamos mitybos epidemiologija
PSO duomenimis, 2000 m. besivystančiose šalyse visame pasaulyje buvo 191,9 mln. Pietų Azijoje ir Rytų Afrikoje dėl šios problemos maždaug pusė ten gyvenančių vaikų yra maži.
PSO skaičiavimais, iki 2015 m. sergamumas PEM sumažės iki 17,6 proc., o tai sudarys 113,4 mln. vaikų iki 5 metų amžiaus. Šiuo metu PEM diagnozuojama daugiau nei pusei vaikų, gyvenančių Šiaurės Afrikos šalyse, ir 30% vaikų iš Pietų Afrikos regiono.
Kiekvienais metais maždaug 50 % iš 10 milijonų mirčių besivystančiose šalyse dėl netinkamos mitybos įvyksta vaikams iki 5 metų amžiaus.
Besivystančiose šalyse dažniausiai stebimas pirminis PEM (sudaro 25 proc.), išsivysčiusiose – antrinis PEM. Kwashiorkor yra paplitęs Afrikoje, Karibų jūros ir Ramiojo vandenyno šalyse.
Jungtinėse Valstijose maždaug 55% hospitalizuotų pagyvenusių pacientų turi įvairaus laipsnio netinkamos mitybos. Paguldytų į ligoninę, maždaug 40 % vaikų pasireiškia ūminio PEM požymiai, o 27 % – lėtinės ligos simptomai.
Rusijoje atliekant selektyvinius gyventojų mitybos tyrimus, nustatyta, kad apie 25% apklaustųjų yra prastos mitybos, o 80% - vitaminų ir mikroelementų trūkumas.
PEM yra viena iš pagrindinių pacientų problemų medicinos ir chirurgijos ligoninėse. Daugiau nei 50% pacientų, pradedančių gydytis, kenčia nuo PEM ir sunkios hipovitaminozės (ypač folio rūgšties, vitaminų B 2 ir C trūkumo).
Remiantis Rusijos medicinos mokslų akademijos Visos Rusijos mokslinių tyrimų centro klinikų duomenimis, stacionarių vėžiu sergančių pacientų mityba yra 30 proc. Tarp pacientų, gydomų ambulatoriškai dėl lėtinių ligų ir vėžio, apie 10% turi netinkamos mitybos požymių.
- TLK-10 kodas
E. 46 – Baltymų ir energijos trūkumas.
Klinika ir komplikacijos
Esant ryškiam maistinių medžiagų trūkumui, iš pradžių stebima ilga kompensavimo fazė, kai endokrininiai-metaboliniai mechanizmai apsaugo visceralinį baltymų telkinį ir mobilizuoja somatinio telkinio (riebalinio audinio ir skeleto raumenų) riebalus ir baltymus energijos poreikiams.
Esant energijos trūkumui, išsivysto beprotybė.
Jei baltymų trūkumas vystosi pagreitintu tempu (atsižvelgiant į tai, kad angliavandenių pagalba gaunama prastos mitybos energinė vertė), tada kompensacija nuo pat pradžių gali būti nepakankama, kad būtų išsaugoti visceraliniai baltymai. Tokiais atvejais išsivysto kwashiorkor. Tuo pačiu metu dekompensacija atsiranda anksčiau, o pacientų išgyvenamumas mažėja.
- Pagrindiniai klinikiniai netinkamos mitybos požymiai
- Progresuojantis svorio metimo sindromas.
- Asthenovegetacinis sindromas.
- Nuolatinis profesinių rezultatų mažėjimas.
- Virškinimo organų morfofunkciniai pakitimai (skrandžio ir plonosios žarnos gleivinės atrofija, skrandžio ir žarnyno sulčių sekrecijos slopinimas, virškinimo ir pasisavinimo sutrikimai, disbakteriozė).
- Kraujotakos labilumas.
- Imunodeficitai.
- Polihipovitaminozė.
- Daugiagyvių endokrininės sistemos trūkumo sindromas.
- Vaikams, sergantiems PEM, be svorio ir ūgio rodiklių sumažėjimo, padidėja jaudrumas, dėmesio trūkumas, nerimas, pablogėja socialiniai kontaktai. Suaugusiems pacientams, sergantiems PEM, sumažėja kūno svoris, kurį gali slėpti edema. Jie tampa apatiški, greitai pavargsta, padidėja jautrumas šalčiui, ilgai gyja žaizdos.
- Klinikiniai beprotybės simptomai
- Progresuojantis svorio kritimas.
- Poodinio riebalinio sluoksnio ir raumenų išeikvojimas ir atrofija.
- Augimo sulėtėjimas, atitrauktas pilvas.
- Apatija ir dirglumas.
- Sausa, blyški, šalta oda su rudomis pigmentacijos dėmėmis.
- Sausi, blankūs, ploni plaukai.
- Gali atsirasti kaulų lūžių.
- Achlorhidrija ir viduriavimas.
- Klinikiniai kwashiorkor simptomai
- Išplitusi edema (anasarka), ascitas.
- Pacientai turi mėnulio formos veidą ir patinę pilvą.
- Apatija ir dirglumas.
- Apetito stoka.
- Lėtinės odos depigmentacijos sritys („emalio arba žvynuota dermatozė“), eritema.
- Plaukų retinimas ir šviesinimas. Ant plaukų ir nagų aptinkamos spalvos pakitimo dryžiai (vėliavos simptomas). Plaukai šviesėja ir įgauna rausvą atspalvį, tampa trapūs, lengvai slenka.
- Hepatomegalija.
- Lytinio potraukio praradimas vyrams, amenorėja moterims.
- Baltymų ir energijos nepakankamos mitybos komplikacijos
- Infekcijos.
Pagrindinės PEM komplikacijos, lemiančios didelį mirtingumą ir gydymo išlaidas, yra infekciniai procesai. Dažnas infekcijų vystymasis pacientams, sergantiems PEM, yra susijęs su daugybe veiksnių, tarp kurių svarbiausi yra susilpnėjęs adaptacinis atsakas ir antrinis imunodeficitas.
- Imunologiniai sutrikimai.
PEM imunologiniams sutrikimams pirmiausia būdingas T-ląstelių jungties sutrikimas: sumažėja absoliutus T limfocitų skaičius, sutrinka jų funkcija ir diferenciacija.
Pasikeičia imunoglobulinų funkcija. IgG kiekis dažnai padidėja, bet gali būti ir sumažintas. Sumažėja IgA lygis ir atitinkamai susilpnėja gleivinių imuninio atsako į antigeno buvimą indukcija. Taip yra dėl sumažėjusio IgA gaminančių ląstelių skaičiaus, sutrikusios išskiriamų komponentų sintezės ir T limfocitų funkcijos.
- Multivitaminų trūkumo požymiai. Skaityti daugiau: Vitaminų svarba žmogaus mityboje.
Paprastai PEM lydi vitaminų A, B1, B2, B6, folio ir nikotino rūgščių trūkumas.
- Vitaminų B 2 ir B 6 hipovitaminozės požymiai pasireiškia odos, jos priedų, liežuvio ir gleivinių pokyčiais. Nustatomas odos sausumas ir lupimasis, cheilitas, glositas, stomatitas. Ant veido, kaklo, rankų, kojų ir pėdų gali atsirasti pigmentinių dėmių. Skaityti daugiau: Vitamino B2 ir vitamino B6 trūkumas.
- Vitamino B6 trūkumas taip pat pasireiškia: dirglumu, nemiga ar mieguistumu, epileptimorfiniais traukuliais, depresija, periferiniu polineuritu, mikrocitine hipochromine anemija, leukopenija.
- Vitaminų B 1 ir E trūkumas sukelia paresteziją ir neuropatijas. Skaityti daugiau: Vitamino B1 ir vitamino E trūkumas.
- Vitamino B12 trūkumas sukelia megaloblastinę anemiją. Skaityti daugiau: Vitamino B12 trūkumas.
- Klinikiniai folio rūgšties trūkumo simptomai yra: hiperchrominė megaloblastinė anemija, trombocitopenija, leukopenija, cheilozė, glositas, ezofagitas, konjunktyvitas; atrofinis arba erozinis gastritas, enteritas su achlorhidrija ir viduriavimu, steatorėja; augimo sulėtėjimas, žaizdų gijimo pablogėjimas, lėtinių infekcijų paūmėjimas, nedidelis karščiavimas. Skaityti daugiau: Folio rūgšties trūkumas.
- Trūkstant vitamino A, pacientams sutrinka regėjimas prieblandoje. Skaityti daugiau: Vitamino A trūkumas.
- Mineralų apykaitos sutrikimai.
Progresuojant PEM ir naudojant ląstelių baltymus, prarandama kalio, fosforo, magnio ir kalcio. Todėl gali atsirasti šių medžiagų trūkumo simptomų.
- Kalcio trūkumas gali sukelti paresteziją, mėšlungį, raumenų ir kaulų skausmą. Sunkiais ligos atvejais kalcio trūkumas gali prisidėti prie ilgųjų kaulų, stuburo ir dubens osteoporozės atsiradimo. Skaityti daugiau: Kalcio trūkumas.
- Pacientams, sergantiems hipokalcemija ir hipomagnezemija, Chvostek ir Trousseau simptomai tampa teigiami. Skaityti daugiau: Magnio trūkumas.
- Dėl padidėjusio neuroraumeninio jaudrumo, būdingo hipokalemijai, aptinkamas „raumenų volelio“ simptomas; pacientų taip pat nerimauja vangumas ir raumenų silpnumas. Skaityti daugiau: Kalio trūkumas.
- Sergantiesiems cinko, vario ir geležies stoka atsiranda odos bėrimas, išsivysto geležies stokos anemija, pakyla kūno temperatūra. Skaityti daugiau: Cinko, vario, geležies trūkumas.
- Adaptacinių funkcijų pažeidimai.
Adaptyviųjų sistemų pažeidimai yra ribojantis veiksnys gydant pacientus.
- Pacientams, sergantiems PEM, sumažėja širdies laidumo sistemos labilumas.
- Sumažėja inkstų gebėjimas koncentruoti šlapimą.
- Sumažėjusi virškinimo trakto peristaltika.
- Pacientams pasireiškia kvėpavimo ir termoreguliacijos funkcijų sutrikimai.
- Odos pažeidimai yra šiek tiek skausmingi ir atsiranda be patinimo ar hiperemijos.
- Sulėtėja žaizdų gijimo greitis, didėja pooperacinių komplikacijų dažnis.
- Pyurija nepastebėta esant šlapimo takų infekcijoms.
- Infekcijos.
RCHR (Kazachstano Respublikos sveikatos apsaugos ministerijos respublikinis sveikatos plėtros centras)
Versija: Kazachstano Respublikos sveikatos apsaugos ministerijos klinikiniai protokolai – 2015 m.
Mitybos marazmas (E41), baltymų ir energijos trūkumas, nepatikslintas (E46), vidutinio sunkumo ir lengvas baltymų ir energijos trūkumas (E44), vystymosi sulėtėjimas dėl baltymų ir energijos nepakankamos mitybos (E45), Kwashiorkor (E40), marazminis kwashiorkor (E42), Sunkus baltymų ir energijos nepakankamumas, nepatikslintas (E43)
Vaikų gastroenterologija, pediatrija
Bendra informacija
Trumpas aprašymas
Rekomenduojamas
Eksperto patarimas
RSE prie RVC "Respublikinis centras"
sveikatos plėtra“
sveikatos ministerija
ir socialinis vystymasis
Kazachstano Respublika
2015 m. lapkričio 6 d
15 protokolas
Protokolo pavadinimas: Baltymų energijos trūkumas vaikams
Baltymų-energijos trūkumas- netinkama vaiko mityba, kuriai būdingas kūno svorio augimo sustojimas arba sulėtėjimas, laipsniškas poodinio audinio mažėjimas, kūno proporcijų, mitybos funkcijų, medžiagų apykaitos sutrikimai, specifinės, nespecifinės gynybos susilpnėjimas ir kūno astenija, polinkis sirgti kitomis ligomis, vėluoja fizinis ir neurologinis vystymasis.protinis vystymasis.
Protokolo kodas:
TLK-10 kodas (-ai):
· E40-E 46. Netinkama mityba (hipotrofija: prenatalinė, postnatalinė).
· E40. Kwashiorkor.
· E41. Mitybos beprotybė.
· E42. Senatvinis kwashiorkoras.
· E43. Sunkus baltymų ir energijos nepakankamumas, nepatikslintas.
· E44. Baltymų ir energijos nepakankama mityba, nepatikslinta, vidutinio sunkumo ir silpna.
· E45. Vystymosi sulėtėjimas dėl baltymų ir energijos trūkumo.
· E46. Nepatikslinta baltyminė-energetinė mityba.
Protokole naudojamos santrumpos:
|
PEM – baltymų ir energijos nepakankama mityba AKTH - adrenkortikotropinis hormonas AMK – aminorūgštis AST – aspartato aminotransferazė ALT – alanino aminotransferazė AT į TTG – antikūnai prieš audinių transglutaminazę IBD - uždegiminės žarnyno ligos VPR - įgimtas apsigimimas UPS - Įgimtas širdies defektas GERL - gastroezofaginio refliukso liga Virškinimo trakto - virškinimo trakto KMI – kūno masės indeksas CT - KT skenavimas KFK - kreatino fosfokinazės Pratimų terapija - fizioterapija CF – cistinė fibrozė NS – nervų sistema PP - parenterinė mityba SCT – vidutinės grandinės trigliceridai 17-OX – 17-ketosteroidai TSH - skydliaukę stimuliuojantis hormonas Ultragarsas - ultragarsu FGDS – fibroezofagogastroduodenoskopija šarminis fosfatas - šarminė fosfatazė CNS - Centrinė nervų sistema EKG - elektrokardiograma EchoCG - Echokardiografija |
Protokolo parengimo data: 2015 m
Protokolo naudotojai: pediatrai, bendrosios praktikos gydytojai, vaikų neurologai, gastroenterologai, endokrinologai, chirurgai, onkologai, hematologai, pulmonologai, reanimatologai.
Pateiktų rekomendacijų įrodymo laipsnio įvertinimas.
Įrodymų skalė:
| A | Aukštos kokybės metaanalizė, sisteminga RCT peržiūra arba dideli RCT su labai maža šališkumo tikimybe (++), kurių rezultatus galima apibendrinti atitinkamai populiacijai. |
| IN | Aukštos kokybės (++) sisteminga kohortos arba atvejo kontrolės tyrimų arba aukštos kokybės (++) kohortos ar atvejo kontrolės tyrimų su labai maža šališkumo rizika arba RCT su maža (+) šališkumo rizika, rezultatai kuriuos galima apibendrinti atitinkamai populiacijai . |
| SU |
Grupės arba atvejo kontrolės tyrimas arba kontroliuojamas tyrimas be atsitiktinės atrankos su maža šališkumo rizika (+). Rezultatai, kuriuos galima apibendrinti atitinkamai populiacijai arba RCT, turintiems labai mažą arba mažą šališkumo riziką (++ arba +), kurių rezultatų negalima tiesiogiai apibendrinti atitinkamai populiacijai. |
| D | Atvejų serija arba nekontroliuojamas tyrimas ar eksperto nuomonė. |
| ŽVP | Geriausia farmacijos praktika. |
klasifikacija
Klinikinė klasifikacija:
Pagal atsiradimo laiką:
· prenatalinis;
· postnatalinis.
Pagal etiologiją:
· mitybos;
· infekcinė;
· susiję su režimo ir mitybos trūkumais;
· susiję su prenataliniais žalingais veiksniais;
· sukeltas paveldimos patologijos ir įgimtų raidos anomalijų.
Pagal sunkumą:
· PEM I laipsnis – kūno masės trūkumas 11-20 %;
· PEM II laipsnis – kūno masės trūkumas 21-30 %;
· PEM III laipsnis – kūno masės trūkumas › 30%.
Pagal laikotarpius:
· inicialus;
· progresavimas;
· stabilizavimas;
· sveikimas.
Pagal formą:
Ūmus – pasireiškiantis vyraujančiu kūno svorio netekimu ir jo trūkumu, palyginti su reikiamu kūno svoriu ūgiui;
· lėtinis – pasireiškiantis ne tik kūno svorio stoka, bet ir reikšmingu augimo sulėtėjimu.
Kai kurie specialūs BEN veislės variantai:
· kwashiorkor, mitybos marazmas, marasmic kwashiorkor;
· netinkama mityba vyresniems vaikams;
· mikroelementų (vario, cinko, seleno) trūkumas.
Klinikinis vaizdas
Simptomai, eiga
Diagnostiniai diagnostikos kriterijai
:
Skundai ir anamnezė:
Skundai: Priklausomai nuo patologijos, dėl kurios atsirado netinkamos mitybos požymių: mažas svorio ir ūgio padidėjimas, blogas apetitas, atsisakymas valgyti, vėmimas, pykinimas, užspringimas maitinimo metu, pilvo pūtimas, laisvos išmatos, vidurių užkietėjimas, didelis išmatų kiekis, pilvo skausmas, patinimas, mėšlungis , kosulys, dusulys, užsitęsęs karščiavimas, nerimas, odos sausumas, plaukų slinkimas, nagų deformacija, silpnumas.
Anamnezė: Nustatykite vaiko ligą, dėl kurios atsirado PEM požymių.
1 lentelė. Pagrindinės vaikų netinkamos mitybos priežastys
| priežasčių | mechanizmai | nozologijos ir sąlygos |
| Nepakankamas maisto suvartojimas | rijimo sutrikimai (disfagija), anoreksija, sąmonės sutrikimai, intrakranijinis kraujavimas, lėtinis širdies ar kvėpavimo nepakankamumas, nepakankamas maitinimas, netinkama mityba paaugliams | minkštojo ir kietojo gomurio neužsivėrimas, burnos ertmės ir ryklės navikai, anatominiai virškinamojo trakto sutrikimai (gastroezofaginis refliuksas, pilorospazmas, pylorinė stenozė), įgimta širdies liga, įgimtas plaučių formavimosi yda, įgimtas NS, NS formavimosi yda adrenogenitalinis sindromas, psichogeninė anoreksija |
| Virškinimo ir maistinių medžiagų įsisavinimo sutrikimai (blogas virškinimas ir malabsorbcija) | virškinimo ir baltymų, riebalų, angliavandenių, mikro-makroelementų pasisavinimo sutrikimai | cistinė fibrozė, celiakija, enteropatinis akrodermatitas, alerginės enteropatijos, sutrikęs gliukozės ir galaktozės transportavimas, imunodeficito būsenos, trumpos žarnos sindromas, limfangiektazija, chloridinis viduriavimas, įgimtas plonosios ir storosios žarnos apsigimimas |
| Maistinių medžiagų praradimas iš organizmo | baltymų, vitaminų, makro ir mikroelementų netekimas – per virškinamąjį traktą ar inkstus | žarnyno fistulės, gausus viduriavimas, nekontroliuojamas vėmimas, Barterio sindromas, IBD |
| Metaboliniai sutrikimai | katabolinės būsenos, organų veiklos sutrikimai | sunkios traumos, sepsis, onkologinis procesas, leukemija, kepenų, inkstų nepakankamumas |
Klinikiniai kriterijai:
· fizinės būklės įvertinimas (atitiktis amžiaus normoms pagal svorį, kūno ilgį ir kt.) naudojant centilių lenteles;
· somatinės ir emocinės būsenos (gyvumo, reakcijos į aplinką, sergamumo ir kt.) įvertinimas;
· odos būklės įvertinimas (blyškumas, sausumas, bėrimų buvimas ir kt.);
· gleivinių būklės įvertinimas (aftos, pienligės ir kt. buvimas);
· audinių turgoro įvertinimas;
Tinkamas (idealus) vaikų kūno svoris nustatomas naudojant centilių arba procentilių kūno svorio pasiskirstymo lenteles, atsižvelgiant į vaiko ūgį, amžių ir lytį. Tiriant vaikų antropometrinius parametrus, vertinama galvos, krūtinės, pilvo, pečių, klubų apimtis, taip pat odos storis ir riebalų raukšlės standartiniuose taškuose. Mažiems vaikams didelę reikšmę turi galvos apimtis, dantų skaičius ir šriftų dydis.
2 lentelė. Mažų vaikų baltymų ir energijos nepakankamos mitybos klasifikacija (pagal Waterlow J.C., 1992)
3 lentelė. Vyresnių nei 12 metų vaikų mitybos būklės įvertinimas pagal kūno masės indeksą (Gurova M.M., Khmelevskaya I.G., 2003)
| Valgymo sutrikimo tipas | laipsnį | Kūno masės indeksas |
| Nutukimas | aš | 27,5-29,9 |
| II | 30-40 | |
| III | >40 | |
| Padidėjusi mityba | 23,0-27,4 | |
| Norm | 19,5-22,9 | |
| Sumažėjusi mityba | 18,5-19,4 | |
| BENAS | aš | 17-18,4 |
| II | 15-16,9 | |
| III | <15 |
Poodinio riebalinio sluoksnio įvertinimas (sumažėjimas arba nebuvimas):
· su I stadijos PEN - sumažinimas ant pilvo;
· su PEN II laipsniu - pilvo, galūnių sumažėjimas;
· su III laipsnio PEN – nebuvimas ant veido, pilvo, liemens ir galūnių.
Fizinis ir laboratorinis tyrimas: uždelstas fizinis ir neuropsichinis vystymasis.
BEN 1 laipsnis- ne visada diagnozuojamas, nes bendra vaiko būklė mažai kenčia. Simptomai: vidutinio sunkumo motorinis neramumas, sumažėjęs tuštinimasis, nedidelis odos blyškumas, poodinių riebalų plonėjimas liemens ir (arba) pilvo srityje. Bambos srityje poodinis riebalinis sluoksnis siekia 0,8 - 1,0 cm Kūno svoris sumažėja 10-20% normalios vertės. KMI – 17 – 18,4. Chulitskaya kūno būklės indeksas siekia 10-15 (paprastai 20-25). Psichomotorinis vystymasis atitinka amžių, imunologinis reaktyvumas ir maisto tolerancija nekinta. Kraujo baltymų spektre yra hipoalbuminemija. Rachito simptomai, nepakankama anemija.
BENASII laipsnis- būdingi ryškūs visų organų ir sistemų pokyčiai. Sumažėjęs apetitas, periodiškas vėmimas, miego sutrikimas. Atsiranda psichomotorinio vystymosi atsilikimas: vaikas blogai laiko galvą, nesėdi, nestovi ant kojų, nevaikšto. Termoreguliacijos sutrikimai pasireiškia dideliais kūno temperatūros svyravimais dienos metu. Staigus poodinių riebalų plonėjimas ant pilvo, liemens ir galūnių. Odos raukšlė bambos srityje yra 0,4-0,5 cm, Chulitskaya indeksas sumažėja iki 10,0. Svorio skirtumas 20-30%, kūno ilgio 2-4 cm KMI 15-16,9. Neteisingas masės augimo kreivės tipas. Oda blyški, šviesiai pilka, pastebimas odos sausumas ir pleiskanojimas (polihipovitaminozės požymiai). Sumažėja elastingumas, audinių turgoras ir raumenų tonusas. Plaukai blankūs ir trapūs. Maisto tolerancija mažėja. Pasikeičia tuštinimosi pobūdis – nestabilios išmatos, kintantis vidurių užkietėjimas ir viduriavimas. Išmatose galima aptikti krakmolo, neutralių riebalų, gleivių, raumenų skaidulų, žarnyno floros sutrikimų. Šlapimas kvepia kaip amoniakas. Gretutinė somatinė patologija (pneumonija, vidurinės ausies uždegimas, pielonefritas), stokos būklės.
BENASIII laipsnis- anoreksija, bendras letargija, sumažėjęs domėjimasis aplinka, aktyvių judesių trūkumas. Veidas kančia, senatviškas, skruostai įdubę nuo Bišos gumulų atrofijos, galutiniu periodu – abejingumas. Labai sutrinka termoreguliacija, vaikas greitai atšąla. Odos raukšlė bambos lygyje iki 0,2 cm (beveik išnyksta). Chulitskaya kūno būklės indeksas yra neigiamas. Kūno svorio atsilikimas yra daugiau nei 30%, kūno ilgio atsilikimas yra daugiau nei 4 cm, sulėtėja psichomotorinė raida. KMI –<15 Дыхание поверхностное, иногда могут отмечаться апноэ. Тоны сердца ослабленные, глухие, может наблюдаться тенденция к брадикардии, артериальной гипотонии. Живот увеличен в объёме вследствие метеоризма, передняя брюшная стенка истончена, контурируются петли кишок, запоры чередуются с мыльно-известковыми испражнениями. Резко нарушена толерантность к пище, нарушены все виды обмена. У большинства больных отмечается рахит, анемия, явления дисбиоза. Терминальный период характеризуется триадой: гипотермией (температура тела 32-33° С), брадикардией (60-49 уд/мин), гипогликемией.
Klinikinės PEM apraiškos skirstomos į sindromus:
· trofinių sutrikimų sindromas: poodinio riebalinio audinio plonėjimas, sumažėjęs audinių turgoras, plokščia augimo kreivė ir kūno masės trūkumas, palyginti su kūno ilgiu, polihipovitaminozės ir hipomikroelementozės požymiai;
· virškinimo sutrikimų sindromas: anoreksija, dispepsiniai sutrikimai, sumažėjęs maisto toleravimas, koprogramos sutrikusio virškinimo požymiai;
· centrinės nervų sistemos disfunkcijos sindromas: sumažėjęs emocinis tonusas, neigiamų emocijų vyravimas, periodiškas nerimas (su III stadijos PEN – apatija), sulėtėjusi psichomotorinė raida;
· kraujodaros sutrikimų ir sumažėjusio imunobiologinio reaktyvumo sindromas: deficitinė anemija, antrinės imunodeficito būsenos (ypač pažeidžiamas ląstelinis imuniteto komponentas). Pastebima ištrinta, netipiška patologinių procesų eiga.
Diagnostika
Diagnostiniai testai:
Pagrindiniai (privalomi) diagnostiniai tyrimai, atliekami ambulatoriškai:
· bendra kraujo analizė;
· bendra šlapimo analizė;
· koprograma;
· biocheminis kraujo tyrimas: bendras baltymas, bendras bilirubinas ir jo frakcijos, ALT, AST, gliukozė;
Sverti ir išmatuoti vaiko kūno ilgį
Minimalus tyrimų, kuriuos būtina atlikti siunčiant planinei hospitalizacijai, sąrašas: pagal ligoninės vidaus reglamentą, atsižvelgiant į galiojančią sveikatos priežiūros srityje įgaliotos institucijos tvarką.
Pagrindiniai (privalomi) diagnostiniai tyrimai, atliekami stacionare (planinės hospitalizacijos metu):
· bendras kraujo tyrimas (kartą per 10 dienų);
· bendra šlapimo analizė (kartą per 10 dienų);
· biocheminis kraujo tyrimas: bendras baltymas, baltymų frakcijos, bendras bilirubinas ir jo frakcijos, ALT, AST, gliukozė, šarminė fosfatazė, elektrolitų kiekis (kalis, natris, magnis, fosforas, kalcis, chloras), šlapalas, transferinas, kreatininas, cholesterolis;
· koprograma;
· EKG;
· EchoCG;
· Pilvo ertmės organų, inkstų, antinksčių echoskopija;
· faktinės mitybos stebėjimas ir analizė – kasdien;
Atlikti papildomi diagnostiniai tyrimaistacionariame lygyje:
· prakaito chloridų nustatymas;
· antikūnų prieš audinių transglutaminazę (AT iki TTG) nustatymas naudojant „Biocard celiakijos“ testą;
· biologinių skysčių sėja su kolonijų atranka;
· mikrobų jautrumo antibiotikams analizė;
· koagulograma;
· imunograma (bendras limfocitų skaičius, CD4 + T-limfocitai, granulocitai, komplemento aktyvumas, imunoglobulinai A, M, G);
· skydliaukės (TSH, T3, T4), antinksčių (kortizolio, AKTH, 17 OCS), CPK hormonai;
· FGDS su biopsija;
· histologinis tuščiosios žarnos gleivinės tyrimas;
· KT (galvos, krūtinės, pilvo, dubens organų);
kasdienis druskos išsiskyrimas;
· genetiniai tyrimai (pagal genetiko nurodymus);
· Krūtinės ląstos ir pilvo organų rentgeno tyrimas;
· specialistų konsultacijos: pulmonologas, gastroenterologas, imunologas,
onkologas, neurologas, hematologas, endokrinologas, medicinos psichologas, psichiatras, chirurgas, kardiochirurgas, infekcinių ligų specialistas, genetikas, dietologas, reanimatologas.
Instrumentinės studijos:
· EKG – atrankos diagnostikai;
· EchoCG – diagnostikos tikslais morfologiniams ir funkciniams širdies pakitimams nustatyti;
· ultragarsinis pilvo ertmės, inkstų tyrimas – patikros diagnostikai.
· vaikams, sergantiems malabsorbcijos sindromu, diagnostikos tikslais atliekama su plonosios žarnos biopsija.
· vaikams, sergantiems regurgitacija ar vėmimu, diagnostikos tikslais atliekama.
· Rentgeninis stemplės, skrandžio, tulžies takų, žarnyno, plaučių tyrimas – siekiant pašalinti įgimtą apsigimimą.
· Galvos, krūtinės, pilvo, dubens organų kompiuterinė tomografija – siekiant pašalinti patologinį procesą.
Laboratoriniai tyrimai:
· prakaito chloridų nustatymas – jei įtariama cistinė fibrozė;
· antikūnų prieš audinių transglutaminazę (AT iki TTG) nustatymas naudojant „Biocard celiakijos“ testą – esant malabsorbcijai, siekiant atmesti celiakiją;
· biologinių skysčių sėjimas su kolonijų atranka – ilgalaikio infekcinio proceso metu;
· mikrobų jautrumo antibiotikams analizė – racionalaus antimikrobinio gydymo parinkimui;
· koagulograma – hemostazės sistemos diagnostikai;
· imunograma (bendras limfocitų skaičius, CD4 + T-limfocitai, granulocitai, komplemento aktyvumas, imunoglobulinai A, M, G) – imunodeficito būklei pašalinti;
· skydliaukės hormonai (TSH, T3, T4), antinksčių (kortizolis, AKTH, 17 OKS), CPK - pašalinti skydliaukės ir antinksčių patologijas;
paros druskos išskyrimas – medžiagų apykaitos sutrikimų diagnostikai.
Diferencinė diagnostika
Diferencinė diagnostika:
Tiriant ir tiriant vaiką, sergantį PEM, nustatoma priežastis, dėl kurios atsirado PEM, ir atmetama konkuruojanti patologija.
Šiuo atžvilgiu būtina atskirti šias ligas:
· užkrečiamos ligos;
· lėtinės bronchopulmoninės sistemos ligos;
· paveldimos ir įgimtos fermentopatijos;
· endokrininės ligos;
organinės centrinės nervų sistemos ligos;
· chirurginės ligos;
· genetinės ligos;
· ligos, pasireiškiančios malabsorbcijos sindromu;
· onkologinė patologija.
Gydymas užsienyje
Gydykites Korėjoje, Izraelyje, Vokietijoje, JAV
Gaukite patarimų dėl medicinos turizmo
Gydymas
Gydymo tikslai:
· veiksnių, lėmusių PEM, pašalinimas;
· vaiko būklės stabilizavimas;
· optimizuota dietos terapija;
· pakaitinė terapija (fermentai, vitaminai, mikroelementai);
· sumažėjusios imuninės būklės atkūrimas;
· gretutinių ligų ir komplikacijų gydymas;
· optimalaus režimo, priežiūros, masažo, mankštos terapijos organizavimas;
Gydymo taktika:
· vaikams, sergantiems 1 PEM stadija, nesant sunkių gretutinių ligų ir komplikacijų, skiriamas ambulatorinis gydymas;
· vaikams, sergantiems PEM II - III laipsniais, priklausomai nuo būklės sunkumo, nurodomas stacionarinis tyrimas ir gydymas;
· gydant vaikus, sergančius III stadijos PEN, turinčius dauginio organų nepakankamumo požymių, siekiant koreguoti vykstančią infuzinę terapiją ir parenterinį maitinimą, hospitalizavimą intensyviosios terapijos skyriuje;
· vyresnių vaikų PEM gydymas apima tuos pačius bendruosius principus kaip ir mažų vaikų PEM gydymas. Mokyklinio amžiaus vaikams suaugusiųjų PEM taikoma dietinė terapija yra priimtina, tačiau atsižvelgiant į su amžiumi susijusį maistinių medžiagų, ingredientų, kalorijų poreikį ir sergančio vaiko individualias savybes.
Nemedikamentinis gydymas:
· optimalus miego grafikas, atsižvelgiant į amžių, buvimas reguliariai vėdinamoje, šviesioje patalpoje, šlapias valymas atliekamas du kartus per dieną. Oro temperatūra patalpoje (palatoje) turi būti palaikoma 25-26°C ribose.
· dietinė terapija: mišiniai, pagrįsti gilia pieno baltymų hidrolize, su MCT, be laktozės, daug kalorijų (Nutrilon Petit Gastro, Alfare, Humana HN MCT; vyresniems nei vienerių metų vaikams: Nutricomp Energy, Nutricomp Energy Fiber, Nutrien Elemental, Fresubin Energy, Diben, Reconvan, Nutrien Immun, Supportan, Pedia Shur.Mišiniai neišnešiotiems kūdikiams, pagrįsti daline baltymų hidrolize, su MCT, daug kalorijų: Humana O-NA, Pre Nutrilon, Pre Nan, Similac Speciali priežiūra;
Gydymas vaistais:
Būtinieji vaistai (8 lentelė):
Fermentiniai preparatai - vaistai, kurie padeda pagerinti virškinimo procesą ir kurių sudėtyje yra virškinimo fermentų (fermentų). Optimaliausios yra mikrosferinės ir mikrokapsuliuotos pankreatino formos. Fermentiniai preparatai skiriami ilgai, po 1000 vnt/kg per dieną pagrindinių valgymų metu.
Vitaminai tirpūs riebaluose, tirpūs vandenyje- trūkumams koreguoti (askorbo rūgštis, B grupės vitaminai, vitaminai A, E, D, K), parenteriniam vartojimui - Addamel, Vitalipid.
Antibiotikai - Infekcijų profilaktikai ir gydymui naudojamos įvairios antibiotikų grupės .
Probiotikai - gyvų mikroorganizmų, kurie yra normali žmogaus žarnyno trakto flora. Vaikams, sergantiems PEM, stebimi disbiotiniai procesai. Skiriami probiotiniai preparatai – turintys lakto ir bifido bakterijų (Bifiform, Lacidofil, Normobakt).
Geležies papildai - naudojamas PEM geležies trūkumui koreguoti (Totema, Aktiferrin, Ranferon).
Vaistai, papildantys skydliaukės hormonų trūkumą rekomenduojama įvairių etiologijų hipotirozei gydyti.
Gliukokortikoidai turi ryškų priešuždegiminį, antialerginį, antišokinį, antitoksinį poveikį.
Imunologiniai vaistai, naudojamas pakaitinei ir imunomoduliacinei terapijai. Jie sumažina infekcijų atsiradimo riziką esant pirminiam ir antriniam imunodeficitui, o antikūnai turi visas sveikam žmogui būdingas savybes ir yra naudojami kaip pakaitinė terapija vaikams – Octagam 10 proc.
Plazmos pakaitalai skirtas sunkiems baltymų apykaitos sutrikimams (hipoproteinemijai) koreguoti, koloidiniam-onkotiniam spaudimui atstatyti, sutrikusiai hemodinamikai – albumino tirpalas 5%, 10%, 20%).
Aminorūgščių tirpalai - specialūs mitybos sprendimai vaikų parenteriniam maitinimui, ūminiu ir lėtiniu inkstų nepakankamumu sergantiems pacientams, sergantiems įvairiomis kepenų ligomis bei hepatinės encefalopatijos gydymui. Infuziniai tirpalai, susidedantys iš elektrolitų ir aminorūgščių, kurie yra metaboliniai analogai arba fiziologinės medžiagos baltymams susidaryti. Subalansuotas nepakeičiamų ir nepakeičiamų aminorūgščių kiekis - Infezol 40, Infezol 100, Aminoplasmal E 5%, 10%, Aminoven infant 10%.
Riebalų emulsijos- riebalų emulsijų naudojimas aprūpina organizmą polinesočiųjų riebalų rūgštimis ir padeda apsaugoti venų sienelę nuo dirginimo hiperosmoliniais tirpalais. Energijos šaltinis, kurį sudaro lengvai panaudojamas lipidų komponentas (vidutinės grandinės trigliceridai) – aprūpina organizmą nepakeičiamomis riebalų rūgštimis kaip parenterinės mitybos dalis – Lipofundin MCT\LCT, Intralipid 20%, SMOFlipid 20%.
Gliukozės tirpalas- gliukozė dalyvauja įvairiuose medžiagų apykaitos procesuose organizme, 5%, 10%, 20%.
Kombinuoti vaistai - apima kombinuotas parenterinio vartojimo talpyklas: dviejų komponentų „du viename“ (AMK tirpalas ir gliukozės tirpalas), trijų komponentų „trys viename“ (AMK tirpalas, gliukozės tirpalas ir riebalų emulsija), taip pat (AMK tirpalas) , gliukozės tirpalas, riebalų emulsija su omega 3 riebalų rūgščių įtraukimu) - Oliclinomel, SmofKabiven centrinis, SMOF Kabiven periferinis.
Gydymas vaistais teikiamas ambulatoriškai:
Esant 1–2 laipsnių PEM, tradicinė dietinė terapija atliekama laipsniškai keičiant mitybą, pabrėžiant:
· adaptacijos stadija, kruopšti, tolerantiška mityba;
· reparatyvinės (tarpinės) mitybos stadija;
· optimalios arba sustiprintos mitybos stadija.
Maisto tolerancijos nustatymo laikotarpiu vaikas prisitaiko prie jo reikiamo tūrio, koreguoja vandens-mineralų ir baltymų apykaitą. Reparacijos laikotarpiu koreguojama baltymų, riebalų ir angliavandenių apykaita, o padidintos mitybos laikotarpiu – energetinis krūvis.
PEM atveju pradiniais gydymo laikotarpiais sumažinkite tūrį ir padidinkite maitinimo dažnumą. Reikalingas paros maisto kiekis netinkamos mitybos vaikui yra 200 ml/kg, arba 1/5 faktinio jo kūno svorio. Skysčio tūris ribojamas iki 130 ml/kg per parą, o esant stipriai edemai – iki 100 ml/kg per parą.
Su I stadijos PEN adaptacijos laikotarpis paprastai trunka 2-3 dienas. Pirmą dieną skiriama 2/3 reikalingo paros maisto kiekio. Maisto tolerancijos nustatymo laikotarpiu jo tūris palaipsniui didinamas. Pasiekus reikiamą paros maisto kiekį, skiriama sustiprinta mityba. Šiuo atveju baltymų, riebalų ir angliavandenių kiekis apskaičiuojamas tinkamam kūno svoriui (tarkime, riebalų kiekis skaičiuojamas vidutiniam kūno svoriui tarp faktinio ir numatomo).
4 lentelė. Dietinis 1 stadijos PEM gydymas
| maitinimų skaičius | kalorijų kiekis, kcal/kg per dieną | baltymai, g\kg\per parą | riebalai, g\kg\dieną | angliavandenių\g\kg\per dieną |
|
pagal amžių n = 5–6 (10) |
skaičiavimai pagal amžių ir tinkamą svorį Tinkamas kūno svoris = kūno svoris gimimo metu + jo normalaus padidėjimo per gyvenimo laikotarpį suma |
|||
| 0-3 mėn 115 | 2,2 | 6,5 | 13 | |
| 4-6 mėn 115 | 2,6 | 6,0 | 13 | |
| 7-12 mėnesių 110 | 2,9 | 5,5 | 13 | |
Esant II PEN stadijai, pirmąją dieną skiriama 1/2-2/3 reikalingo paros maisto kiekio. Trūkstamas maisto kiekis papildomas nurijus rehidratacijos tirpalus. Adaptacijos laikotarpis baigiasi pasiekus reikiamą paros maisto kiekį.
5 lentelė. PEM II laipsnio mitybos apskaičiavimas adaptacijos laikotarpiu
Esant normaliai tolerancijai, prasideda reparacijos laikotarpis, kai mitybos apimtis palaipsniui (per 5-7 dienas) didėja, o maistinių medžiagų skaičiavimas atliekamas pagal tinkamą kūno svorį. Pirma, dietoje padidinamas angliavandenių ir baltymų komponentas, o vėliau - riebalų. Tai tampa įmanoma pradėjus naudoti papildomus maisto produktus: grūdus be pieno, mėsos ir daržovių tyres.
6 lentelė. II etapo PEN mitybos apskaičiavimas remonto laikotarpiu
Sustiprintos mitybos laikotarpiu baltymų ir angliavandenių kiekis palaipsniui didinamas, jų kiekis pradedamas skaičiuoti nuo tinkamo svorio, riebalų kiekis – pagal vidutinį svorį tarp faktinio ir numatomo. Tuo pačiu metu energijos ir baltymų apkrova faktiniam kūno svoriui viršija sveikų vaikų apkrovą. Taip yra dėl reikšmingo vaikų energijos suvartojimo padidėjimo sveikimo su PEM laikotarpiu.
7 lentelė. II stadijos PEN mitybos apskaičiavimas sustiprintos mitybos laikotarpiu
Ateityje vaiko mityba priartinama prie įprastų parametrų, plečiant produktų asortimentą, didinant kasdien suvartojamo maisto kiekį ir mažinant maitinimų skaičių. Sustiprintos mitybos laikotarpis, kurio metu vaikas gauna kaloringą maistą (130-145 kcal/kg/d.) kartu su maisto virškinimą ir pasisavinimą gerinančiais vaistais. Maitinimo apimtis turėtų būti didinama palaipsniui, griežtai stebint vaiko būklę (pulsą ir kvėpavimo dažnį). Jei gerai toleruojamas, sustiprintos mitybos stadijoje teikiama kaloringa mityba (150 kcal/kg per dieną) su padidintu maistinių medžiagų kiekiu, tačiau baltymų kiekis neviršija 5 g/kg per dieną, riebalų – 6,5. g/kg per parą, angliavandenių – 14-16 g/kg per dieną. Vidutinė sustiprintos mitybos stadijos trukmė yra 1,5-2 mėnesiai.
Norint ištaisyti bet kuriai PEM formai būdingą mikroelementų trūkumą, naudojamos vitaminų ir mikroelementų dozavimo formos. Tam reikia itin subalansuoto požiūrio. Nepaisant gana didelio PEM sergamumo anemija, ankstyvosiose slaugos stadijose geležies papildai nenaudojami. Sideropenijos korekcija atliekama tik stabilizavus būklę, nesant infekcinio proceso požymių, atkūrus pagrindines virškinamojo trakto funkcijas, apetitą ir nuolat priaugus svorio, tai yra ne anksčiau kaip po 2 savaičių nuo terapijos pradžia. Priešingu atveju ši terapija gali žymiai padidinti būklės sunkumą ir pabloginti prognozę, jei infekcija išsivystys.
Norint koreguoti mikroelementų trūkumą, reikia duoti geležies 3 mg/kg per parą, cinko 2 mg/kg per parą, vario – 0,3 mg/kg per parą, folio rūgšties (pirmą dieną – 5 mg, o vėliau – 1 mg/kg per parą).mg/d.) po to skiriant multivitaminų preparatus, atsižvelgiant į individualią toleranciją.
8 lentelė. Svarbiausi vaistai:
| vardas | Terapinis diapazonas | Gydymo kursas |
| Mišiniai „Nutrilon Pepti Gastro“, „Alfare“, „Nutrilak Peptidi TSC“, mišiniai neišnešiotiems kūdikiams, mišiniai vaikams nuo 1 metų „Nutrien Elemental“, „Nutrien Immun“ (UD - A) | apskaičiavimas priklausomai nuo adaptacijos laikotarpio |
individuali korekcija, 2-3 mėn Priklausomai nuo klinikinių apraiškų, sergant CF – visam gyvenimui (žr. CF gydymo protokolą) Ilgalaikis, 3-6 mėn Kurso trukmė 2-3 mėnesiai Trukmė 1 mėn Trukmė 2 mėn Trukmė 2 mėn Trukmė 1 mėn |
| Pankreatinas (UD - B) | 1000 U\kg per dieną lipazės, su CF 6000-10000 IU\kg\per dieną lipazei | |
| Kolekalciferolis (UD – B) | 500-3000 V per dieną, 1-4 lašai 1 kartą per dieną | |
| Geležies sulfatas (UD – A) | 4 mg/kg 3 kartus per dieną, per burną | |
| Retinolis | Kasdienis vitamino A poreikis vaikams: iki 1 metų – 1650 TV (0,5 mg), nuo 1 metų iki 6 metų – 3300 TV (1 mg), nuo 7 metų ir vyresni – 5000 TV (1,5 mg ). | |
| Tokoferolis (UD – A) | vyresniems nei 10 metų vaikams paros dozė yra 8-10 mg, vaikams iki 3 metų - nuo 3 iki 6 mg, vaikams iki 10 metų - ne daugiau kaip 7 mg. . | |
| Folio rūgštis (UD – A) | palaikomoji dozė naujagimiams - 0,1 mg/d.; vaikams iki 4 metų - 0,3 mg per parą; vyresniems nei 4 metų vaikams ir suaugusiems – 0,4 mg/d. Esant hipo- ir vitaminų trūkumui (priklausomai nuo vitaminų trūkumo sunkumo): 12 metų amžiaus - iki 5 mg per parą; vaikai - mažesnėmis dozėmis, priklausomai nuo amžiaus | |
|
Cinko sulfatas (UD - B) |
2-5 mg per parą | |
| Preparatai, kurių sudėtyje yra antidiarėjinių mikroorganizmų (Lactobacillus, Bifidobacterium, Bacillus clausii sporų) (UD - C) | amžiaus dozėmis |
Vaistų gydymas teikiamas stacionare:
priklausomai nuo priežasties, dėl kurios atsirado PEM. Esant PEN II - III laipsniams, teikiama visapusiška mitybos pagalba naudojant enterinį ir parenterinį maitinimą.
Pateisinamas enterinės mitybos tipas esant sunkioms PEM formoms yra ilgalaikis enterinis maitinimas zondeliu, kurį sudaro nuolatinis lėtas maistinių medžiagų tiekimas į virškinimo traktą (skrandžiu, dvylikapirštės žarnos, tuščiosios žarnos – lašeliniu būdu, optimaliai – naudojant infuzinę pompą).
9 lentelė. III stadijos PEN mitybos apskaičiavimas adaptacijos laikotarpiu
10 lentelė – III etapo PEN mitybos apskaičiavimas remonto laikotarpiu
Į vaiko mitybą palaipsniui įtraukiami kaloringi papildomi maisto produktai, galima įvesti pritaikytus rauginto pieno mišinius.
Gerai toleruojant nustatytą dietą sustiprintos mitybos stadijoje, kalorijų kiekis padidėja iki 130-145 kcal/kg per dieną tinkamam kūno svoriui, esant padidintam maistinių medžiagų kiekiui, bet ne daugiau: baltymai - 5 g/kg/ per dieną, riebalai - 6,5 g / kg / per dieną, angliavandeniai - 14-16 g / kg / per dieną. Vidutinė sustiprintos mitybos stadijos trukmė yra 1,5-2 mėnesiai (žr. 7 lentelę).
11 lentelė. Dietos terapijos tinkamumo rodikliai
12 lentelė. Pagrindiniai vaistai ligoninės lygiu
Norint ištaisyti pagrindinius sindromus, rekomenduojama:
| UŽEIGA | Terapinis diapazonas | Gydymo kursas | ||
|
Baltymų apykaitos sutrikimų korekcija: 1) Hipoproteineminės edemos buvimas, onkotinio spaudimo atstatymas |
||||
| 10% albumino tirpalas | 3-10ml/kg/d. IV, lašinamas | kol efektas pasiekiamas kontroliuojant proteinogramą ir hemodinamikos parametrus | ||
| 2) Parenterinė mityba | ||||
| Aminorūgščių tirpalai | 2-5 metai - 15 ml/kg per parą, 6-14 metų - 10 ml/kg per dieną IV, lašinamas | kol poveikis bus pasiektas kontroliuojant vandens balansą ir elektrolitų kiekį kraujo serume | ||
| Riebalų emulsijos |
0,5–2,0 g/kg per dieną, į veną, lašinamas |
kol poveikis bus pasiektas kontroliuojant trigliceridų koncentraciją plazmoje | ||
| Metabolinių procesų korekcija atliekama atsistačius baltymų kiekiui kraujyje: | ||||
| Kalio orotatas | 10-20 mg/kg per parą per burną | 3-4 savaites | ||
| Levokarnitinas |
>12 metų 2-3 g per dieną 6-12 metų - 75 mg/kg per parą, 2-6 metų - 100 mg/kg per dieną, iki 2 metų - 150 mg/kg per parą per burną |
3-4 savaites | ||
| Vandens ir elektrolitų sutrikimų korekcija: Rekomenduojamas kombinuotas gydymas (tirpų santykis nustatomas pagal dehidratacijos tipą) | ||||
| 0,9% natrio chlorido tirpalas | 20 -100 ml/kg/parą (priklausomai nuo amžiaus ir bendro kūno svorio) IV, lašelinė | Kol bus pasiektas efektas, kontroliuojant vandens balansą ir elektrolitų kiekį kraujo serume. | ||
| Gliukozės tirpalai 5%, 10% | vartojimo greitis neturi viršyti 0,75 g/kg/h IV, lašinamas | |||
| Kalio chlorido tirpalas 4%, 7,5%, praskiestas 10% gliukozės tirpalu + insulinas, priklausomai nuo gliukozės tirpalo tūrio | dozė nustatoma pagal kalio trūkumą kraujyje, IV, lašelinė | |||
| Mikroelementų trūkumo korekcija: | ||||
| Kombinuoti kalcio preparatai | 3-4 savaites | |||
| Kombinuoti magnio preparatai | ||||
| Hipovitaminozės korekcija: galimas vaistų derinys | ||||
| Piridoksinas (B1) | 0,02-0,05 g per dieną IM | 7-10 dienų | ||
| Tiaminas (B6) | 12,5 mg per parą IM | |||
| Cianokobalaminas (B12) | 30-100 mcg per dieną s.c. | |||
| askorbo rūgštis 5% | 1-2 ml per dieną IM | |||
| Retinolis | vyresniems nei 7 metų vaikams 5000 TV per burną | per 2-3 savaites | ||
| Rachitas:(žr. rachito gydymo protokolą) | ||||
| Geležies stokos anemija:(žr. vaikų IDA gydymo protokolą) | ||||
| Virškinimo sutrikimo korekcija: | ||||
| Mikrokapsuliniai kasos fermentai | 1000-2000 V/kg/dieną, per burną | 7-21 diena | ||
| Disbiotinių sutrikimų korekcija: | ||||
| Probiotikai, turintys bifidobakterijų, laktobacilų | pagal amžiaus dozę | per 2-4 savaites | ||
Norint atlikti visišką parenteralinę mitybą, aminorūgščių dozė turi būti 2–2,5 g/kg, riebalų – 2–4 g/kg, gliukozės – 12–15 g/kg. Tokiu atveju energijos tiekimas bus 80-110 kcal/kg. Prie nurodytų dozių reikia pereiti palaipsniui, didinant vartojamų vaistų kiekį pagal jų toleravimą, išlaikant reikiamą plastikinių ir energetinių substratų proporciją (žr. PP programų kūrimo algoritmą).
Apytikslis dienos energijos poreikis nuo 2 savaičių iki 1 metų – 110-120 kcal/kg.
Parenterinė mityba daugiausia atliekama į veną. Per centrines venas atliekama tais atvejais, kai PN numatoma atlikti ilgiau nei 1 savaitę, o kai periferinės venos yra prastai apibrėžtos. Centrinės venos kelias ypač rekomenduojamas pacientams, kuriems kartu su PN reikia kitų intensyviosios terapijos priemonių. Siekiant išvengti flebito ir tromboflebito, koncentruoti gliukozės tirpalai (› 5%) infuzuojami tik per centrines venas. Kai PN trunka ne ilgiau kaip 1 savaitę, išryškėja periferinės venos ir naudojami izotoniniai tirpalai, pirmenybė teikiama periferiniam vaisto infuzijos būdui. Svarbus PP azoto kalorijų šaltinių įsisavinimo veiksnys yra aminorūgščių mišinių ir riebalų emulsijų (arba gliukozės tirpalų) naudojimas vienu metu (per du lygiagrečius lašintuvus). Priešingu atveju aminorūgštys taip pat gali būti naudojamos energijos tikslams. Riebalų emulsijų negalima maišyti su elektrolitų tirpalais ir vaistais (dėl riebalų dalelių sulipimo pavojaus). Atsižvelgiant į nepageidaujamas reakcijas dėl riebalų emulsijų perpylimo (šaltkrėtis, karščiavimas, krūtinės skausmas, apatinės nugaros dalies skausmas, pykinimas, vėmimas ir kt.), procedūra turėtų būti atliekama dienos metu, dalyvaujant medicinos personalui. Kai kuriais atvejais, jei yra individualus vaisto netoleravimas, jo infuzija pradedama po to, kai į raumenis leidžiamas antihistamininis preparatas (suprastinas, difenhidraminas). Elektrolito, mikroelementų komponentų ir askorbo rūgšties galima pridėti prie 5; 10; 20% gliukozės tirpalai. B grupės vitaminai skiriami atskirai, į raumenis.
Parenterinė mityba per centrines venas atliekama iš anksto kateterizavus vieną iš didelio kalibro venų, dažniausiai jungo.
Visi vaistai turi būti leidžiami minimaliu greičiu (per 22-24 val.), kuris užtikrina maksimalų skiriamų medžiagų įsisavinimą ir žymiai sumažina komplikacijų galimybę. Baltymų preparatus galima maišyti su koncentruotais gliukozės, elektrolitų, vitaminų, mikroelementų tirpalais. Šių medžiagų maišyti vienoje talpykloje su riebalų emulsijomis neleidžiama.
PP programų sudarymo algoritmas:
Spręsti vaistų, skirtų specialios paskirties infuzinei terapijai (kraujo produktai, plazma, imunoglobulinas) ir jų tūrio naudojimo klausimą.
Vaikui reikalingo koncentruotų elektrolitų tirpalų kiekio apskaičiavimas, remiantis fiziologiniu dienos poreikiu ir nustatyto trūkumo dydžiu. Skaičiuojant natrio poreikį, būtina atsižvelgti į jo kiekį kraujo pakaitaluose ir tirpaluose, naudojamuose reaktyvinėms intraveninėms injekcijoms.
Aminorūgščių tirpalo tūrio nustatymas:
Remiantis šiuo apytiksliu skaičiavimu (13 lentelė):
13 lentelė. Aminorūgščių tirpalo tūris
Riebalų emulsijos tūrio nustatymas.
Vartojimo pradžioje jo dozė yra 0,5 g/kg, vėliau didinama iki 2,0 g/kg.
Gliukozės tirpalo tūrio nustatymas.
Gliukozės paros dozė (išskyrus naujagimius) neturi viršyti 6-7 g/kg, tačiau norint užtikrinti pakankamą angliavandenių efektyvumą, jo dozė neturi būti mažesnė nei 2-3 g/kg per parą. Gliukozės panaudojimo greitis normalioje būsenoje yra 3 g/kg/h, o esant patologijai gali sumažėti iki 1,8-2 g/kg/val. Šios vertės lemia gliukozės vartojimo greitį – ne daugiau kaip 0,5 g/kg/val. Gliukozės panaudojimui padidinti, insulino vartojimas po 1 vienetą 4-5 gramams sausosios medžiagos nurodomas tais atvejais, kai cukraus kiekis kraujyje pakyla iki 10 mmol/l.
Pirmąją PN dieną skiriamas 10% gliukozės tirpalas, antrąją - 15%, nuo trečios dienos - 20% tirpalas (kontroliuojant gliukozės kiekį kraujyje).
Plastikinių ir energetinių substratų santykių tikrinimas ir, jei reikia, koregavimas. Jei 1 g aminorūgščių nepakanka energijos, reikia padidinti gliukozės ir (arba) riebalų dozę arba sumažinti aminorūgščių dozę.
Paskirstykite gautus infuzinių vaistų kiekius, atsižvelgdami į tai, kad riebalų emulsija nesimaišo su kitais vaistais ir yra leidžiama nuolat visą dieną per arbatą arba pagal bendrąją infuzijos programą dviem ar trimis dozėmis. greitis ne didesnis kaip 5-7 ml/val. Aminorūgščių tirpalai sumaišomi su gliukozės ir elektrolitų tirpalais. Jų vartojimo greitis apskaičiuojamas taip, kad bendras infuzijos laikas būtų 24 valandos per parą.
Atliekant dalinį PN, skaičiavimas atliekamas pagal aukščiau pateiktą algoritmą, tačiau atsižvelgiant į maisto tūrį, jo energinę vertę ir baltymų kiekį piene.
Gydymas vaistais teikiamas skubios pagalbos stadijoje:
priklausomai nuo priežasties, dėl kurios atsirado PEM.
· Hipoglikemijos korekcija;
14 lentelė. Hipoglikemijos prevencija ir (arba) gydymas, kai trūksta baltymų ir energijos
| Vaiko būklė | Pirmasis gydymo etapas | Vėlesnis gydymas |
| Jei sąmonė nesutrikusi, bet gliukozės kiekis serume yra mažesnis nei 3 mmol/l | Nurodyta boliusinė injekcija 50 ml 10% gliukozės arba sacharozės tirpalo (1 arbatinis šaukštelis cukraus 3,5 šaukštai vandens) per burną arba nosies skrandžio zondą. | Tada tokie vaikai maitinami dažnai - kas 30 minučių 2 valandas 25% įprasto vienkartinio maitinimo tūrio, po to pervedama į maitinimą kas 2 valandas be nakties pertraukos. |
| Jei vaikas nesąmoningas, mieguistas arba jam ištinka hipoglikeminiai priepuoliai | Į veną būtina leisti 10 % gliukozės tirpalą 5 ml/kg greičiu. | Tada glikemija koreguojama suleidžiant gliukozės tirpalą (50 ml 10% tirpalo) arba sacharozę per nosies skrandžio zondą ir pereinant prie dažno maitinimo kas 30 minučių 2 valandas, o vėliau kas 2 valandas be nakties pertraukos. |
Antibakterinis gydymas plataus veikimo spektro vaistais yra skirtas visiems vaikams, kurių kraujo serume sutrikusi gliukozės koncentracija.
· Hiper/hipotermijos korekcija;
15 lentelė. Hipotermijos prevencija / gydymas, kai trūksta baltymų ir energijos (Koletsko B., 2009)
· Dehidratacijos korekcija;
16 lentelė. Rehidratacijos terapijos atlikimas esant baltymų ir energijos trūkumui (Bauer K., Jochum F., 1999)
| rehidratacijos terapija | maitinimas | būklės stebėjimas | ||
| pirmąsias 2 valandas |
vėliau 4-10 valandų |
po 10 valandų rehidratacijos terapijos |
Pirmas 2 valandos |
vėliau 12 valandų |
|
jei yra dehidratacijos ar vandeningo viduriavimo požymių, rehidracijos terapija atliekama per burną arba nosies skrandžio zondą su PEM (ReSoMal) vaikų rehidratacijos tirpalu po 5 ml/kg kas 30 minučių 2 valandas; leisti tą patį tirpalą 5-10 ml/kg per valandą, rehidratacijos tirpalą pakeičiant maitinimu mišiniu arba motinos pienu po 4, 6, 8 ir 10 val. |
kas 2 valandas be pertraukos per naktį |
kas 30 min |
kiekvieną valandą | |
|
- pulsas, - kvėpavimo dažnis, - šlapinimosi dažnis ir tūris, - išmatų dažnis, - vėmimo dažnis |
||||
· Elektrolitų balanso korekcija:
Būtina užtikrinti reguliarų būtinų mineralų patekimą į vaiko organizmą pakankamu kiekiu. Kalio rekomenduojama vartoti po 3-4 mmol/kg per parą, magnio – 0,4-0,6 mmol/kg per parą. Maistas vaikams, sergantiems PEM, turi būti ruošiamas be druskos, rehidratacijai naudojamas tik ReSoMal tirpalas. Elektrolitų sutrikimams koreguoti naudokite specialų elektrolitų mineralų tirpalą, kuriame (2,5 l) yra 224 g kalio chlorido, 81 g kalio citrato, 76 g magnio chlorido, 8,2 g cinko acetato, 1,4 g vario sulfato, 0,028 natrio selenatas, 0,012 g kalio jodido, 20 ml šio tirpalo 1 litrui maisto.
Kiti gydymo tipai: priklausomai nuo patologijos, dėl kurios atsirado PEM.
Chirurgija: dėl patologijų, kurioms reikalinga chirurginė korekcija (įgimtas virškinamojo trakto formavimosi yda, įgimta širdies liga).
Gydymo veiksmingumo rodikliai:
· adekvatus svorio ir ūgio padidėjimas;
· PEM priežasties pašalinimas;
· palanki pagrindinės ligos, dėl kurios atsirado PEM, prognozė.
Gydymui naudojami vaistai (veikliosios medžiagos).
| Žmogaus albuminas |
| Askorbo rūgštis |
| Bifidobacterium bifidum |
| Dekstrozė |
| Geležies sulfatas |
| Riebalų emulsijos parenterinei mitybai |
| Kalio chloridas (kalio chloridas) |
| Kolekaltsiferolis |
| Aminorūgščių kompleksas parenterinei mitybai |
| Laktobacilos |
| Levokarnitinas |
| Natrio chloridas |
| Orotinė rūgštis |
| Pankreatinas |
| Piridoksinas |
| Retinolis |
| Enteralinio maitinimo mišiniai |
| Bacillus clausii sporos, daug atsparios įvairiems chemoterapiniams vaistams ir antibiotikams |
| Tiaminas |
| Tokoferolis |
| Folio rūgštis |
| Cianokobalaminas |
| Cinko sulfatas |
Gydymui naudojamų vaistų grupės pagal ATC
Hospitalizacija
Indikacijos hospitalizacijai, nurodant hospitalizacijos tipą: (planinis, skubus):
Indikacijos skubiai ir planinei hospitalizacijai:
· gyvybei pavojingos būklės dėl PEM II-III laipsnių;
Indikacijos planuojamai hospitalizuoti:
· PEM II-III laipsnių (pirminio ar antrinio) etiologijos išaiškinimas;
· PEM II-III laipsnių gydymas, kuris neįmanomas ambulatoriškai (vandens ir elektrolitų disbalanso korekcija, infekcijų gydymas, parenterinė mityba, dauginis organų nepakankamumas);
· hospitalizacija specializuotoje ligoninėje dėl pažinimo sutrikimų.
Prevencija
Prevenciniai veiksmai:
· optimali priežiūra;
· reguliarūs medicininiai patikrinimai;
· pakankamo dažnumo ir tūrio mityba, pakankamas kalorijų kiekis ir būtinų maistinių medžiagų kiekis;
· vitaminų ir mineralų korekcija;
Tolesnis gydymas (po hospitalizacijos):
· mitybos praplėtimas;
· svorio padidėjimo ir augimo užtikrinimas;
· sensorinė stimuliacija ir emocinė parama;
· tolesnė reabilitacija;
Informacija
Šaltiniai ir literatūra
- Kazachstano Respublikos sveikatos apsaugos ministerijos RCHR ekspertų tarybos posėdžių protokolai, 2015 m.
- Naudotos literatūros sąrašas: 1. Parenterinė ir enterinė mityba: nacionalinis vadovas / redagavo M.Sh. Khubutia, T.S. Popova.-M.: GEOTAR-Media, 2014.- 162-198 p. 2. Klinikinės mitybos vadovas. Red. Lufta V.M., Bagnenko S.F., Shcherbuka Yu.A. Sankt Peterburgas, 2010. 428 p. 3. Nacionalinė programa, skirta optimizuoti vaikų maitinimą pirmaisiais gyvenimo metais Rusijos Federacijoje. Red. Baranova A. A., Tutelyan V. A. M., 2010. 68 p. 4. Klinikinė vaikystės dietetika. Vadovas gydytojams. Red. T. E. Borovikas, K. S. Ladodas. M.: Medicina, 2008. 606 p. 5. Uglitskikh A.K. Išsamus vaikų mitybos būklės įvertinimas ligoninėje // Anesthesiol. ir reanimatologas. 2005. Nr. 2, p. 52–57. 6. Calder P. C. ω-3 riebalų rūgštis, uždegimo ir imuniteto reikšmė pooperaciniams ir kritiškai sergantiems pacientams // Lipidai. 2004 m.; 39:1147–1161. 7. Mazurinas A.V., Voroncovas I.M. Vaikų ligų propedeutika. Sankt Peterburgas, „Foliant“, 2000. - 827-923 p. 8. Nacionalinė vaikų maitinimo pirmaisiais gyvenimo metais optimizavimo programa Rusijos Federacijoje, Maskva, 2008. 9. Sveiko ir sergančio vaiko mityba. /Vadovas gydytojams. Redagavo Tutelyanas V.A., Konya I.Ya., Kaganov B.S. M., 2007.- P 51-52, 60-62. 10. Vaikų gastroenterologija: vadovas gydytojams / redagavo N. P. Šabalovas. 2-asis leidimas, pataisytas - M.: MEDpress-inform, 2013.-187-427 11. Kleiman: Nelson Textbook of Pediatrics, 18 th ed., 2007, Chapter 43. 12. Sermet-Gauelus I., Poisson- Salomon A. , Colomb V. ir kt. Paprastas vaikų mitybos rizikos balas, skirtas nustatyti vaikams, kuriems gresia netinkama mityba // AJCN. 2000. V. 72. R. 64–70. 13. Sawaya A. L., Martins P. A., Martins V. J. B. ir kt. Netinkama mityba, ilgalaikė sveikata ir mitybos atkūrimo poveikis // Nestle Nutrition Institute. 2009, 63, p. 95–108. 14. Praktiniai pediatro įgūdžiai./Vadovas gydytojams. Redagavo Usovas I.N. ir kt.. Mn.: Aukštoji mokykla, 1990.- P. 28-39 15. Pediatrija: nacionalinis vadovas / redagavo A.A. Baranovas. – M., 2009.-165-167p. 16. Collins S, Dent N, Binns P ir kt., Vaikų sunkios ūminės nepakankamos mitybos valdymas. www.thelancet.com 2010 17. Mažų vaikų lėtiniai valgymo sutrikimai / redagavo R. A. Avdeev, N. L. - Krasnojarskas: KrasSMA leidykla, 2008. 18. B. Koletzko, C. Agostoni, P. Ball, V. Carnielli, C. Chaloner, J. Clayton, V. Colomb, M. Dijsselhof, C. Fusch, P. Gandullia ir kt. ESPEN/ESPGHAN Vaikų parenterinės mitybos gairės. J Pediatr Gastroenterol Nutr, Vol. 41, Suppl. 2, 2005 m. lapkričio mėn. 19. Biesalski HK, Bischoff SC, Boehles HJ, Muehlhoefer A, Vokietijos mitybos medicinos asociacijos parenterinės mitybos gairių rengimo darbo grupė. Vanduo, elektrolitai, vitaminai ir mikroelementai – Parenterinės mitybos gairės, 7 skyrius. GMS Ger Med Sci. 2009;7: Doc21. 4. 20. Fusch C, Bauer K, Böhles HJ, Jochum F, Koletzko B, Krawinkel M, Krohn K, Mühlebach S, The German Society for Nutritional Medicine parenteralinės mitybos gairių kūrimo darbo grupė. Neonatologija / pediatrija – Parenterinės mitybos gairės, 13 skyrius. GMS Ger Med Sci. 2009;7: 21. Klinikinės mitybos pagrindai: Europos parenterinės ir enterinės mitybos asociacijos kursų paskaitų medžiaga: Trans. iš anglų kalbos / Ch. red. L. Sobotka. - 2 leidimas. - Petrozavodskas: IntelTek, 2003. - 416 p. 22. Popova T.S., Shestopalovas A.E. ir kt. Mitybos pagalba pacientams, kurių būklė kritinė. -M.: LLC "Leidykla" M-Vesti", 2002. - 320 p. 23. Parenterinė naujagimių maitinimas: klinikinis vadovas\redagavo Volodinas N.N. - Maskva, 2015 P.27 24.PSO. Sunkios mitybos valdymas: vadovas gydytojams ir kitiems vyresniems sveikatos priežiūros darbuotojams. Ženeva: PSO 2003 25. Ann Ashworth, Sultana Khanum ir kt. Gairės dėl sunkiai maitinamų vaikų stacionarinio gydymo Ženeva: PSO 2003 m.
Informacija
Kūrėjai:
1) Nazarova A.Z. - medicinos mokslų kandidatas, Vaikų ligų ir vaikų chirurgijos mokslinio centro Klinikinio ir diagnostikos skyriaus vedėjas.
2) Šaripova M.N. - medicinos mokslų daktaras, Vaikų ligų ir vaikų chirurgijos mokslinio centro direktoriaus pavaduotojas moksliniam darbui.
3) Adamova G.S. - medicinos mokslų kandidatas, Vaikų ligų ir vaikų chirurgijos mokslinio centro kompleksinės somatikos skyriaus gydytojas.
4) Litvinova L.R. - UAB Nacionalinio mokslinio kardiochirurgijos centro klinikinė farmakologė.
Interesų konflikto nėra.
Recenzentas:
1) Khabizhanovas B.Kh. - medicinos mokslų daktaras, KazNMU Pediatrijos stažuotės ir rezidentūros katedros Nr. 2 profesorius, pavadintas S. Asfendijarovas;
2) Dzhaksylykova K.K. – medicinos mokslų daktaras, Semey valstybinio medicinos universiteto Vaikų ligų ir vaikų chirurgijos stažuotės katedros profesorius.
Protokolo peržiūros sąlygos: protokolo peržiūra praėjus 3 metams nuo jo paskelbimo ir nuo jo įsigaliojimo dienos arba jei yra naujų metodų, turinčių pakankamai įrodymų.
Prikabinti failai
Dėmesio!
- Savarankiškai gydydami galite padaryti nepataisomą žalą savo sveikatai.
- MedElement svetainėje ir mobiliosiose aplikacijose „MedElement“, „Lekar Pro“, „Dariger Pro“, „Ligos: terapeuto vadovas“ skelbiama informacija negali ir neturi pakeisti tiesioginės konsultacijos su gydytoju. Būtinai kreipkitės į gydymo įstaigą, jei turite kokių nors jums rūpimų ligų ar simptomų.
- Vaistų pasirinkimas ir jų dozavimas turi būti aptarti su specialistu. Tik gydytojas, atsižvelgdamas į ligą ir paciento kūno būklę, gali paskirti tinkamą vaistą ir jo dozę.
- „MedElement“ svetainė ir mobiliosios aplikacijos „MedElement“, „Lekar Pro“, „Dariger Pro“, „Ligos: terapeuto katalogas“ yra išskirtinai informacijos ir nuorodų ištekliai. Šioje svetainėje paskelbta informacija neturėtų būti naudojama neteisėtai pakeisti gydytojo nurodymus.
- MedElement redaktoriai nėra atsakingi už jokius sužalojimus ar turtinę žalą, atsiradusią dėl šios svetainės naudojimo.
Niekam nebus paslaptis, kad kiekvieno žmogaus gyvenime didelę reikšmę turi tinkama mityba. Tas pats pasakytina ir apie vaikus. Šiame straipsnyje norėčiau išsamiai pakalbėti apie tokią problemą kaip baltymų ir energijos nepakankamumas.
Kas tai yra?
Pačioje pradžioje turite nuspręsti dėl sąvokų, kurios bus naudojamos straipsnyje. Kas yra baltymų-energijos trūkumas, tikriausiai visiems aišku. Tai yra baltymų trūkumas vaiko organizme. Taip pat verta paaiškinti, kad ši būklė yra patologinė. Tiksliau, žmogaus organizmas gauna per mažai baltymų arba jo negauna jokia forma. Tai taip pat gali sukelti per greitas medžiagos skilimas. Tokiu atveju šio reiškinio priežastis gali būti nudegimai, pūlingos-septinės ligos ar sunkūs sužalojimai.
Pagrindinės priežastys
Kodėl gali atsirasti baltymų ir energijos nepakankama mityba? Verta pasakyti, kad ši problema labai paplitusi tarp besivystančių šalių gyventojų. Bado streiko laikotarpiais sergančiųjų šia liga procentas siekia 25 proc. Šiuo atveju priežastis yra nepakankamas maisto kiekis arba žema kokybė. Problemą apsunkina energijos tiekimo trūkumas. Ir viskas todėl, kad aminorūgštys iš maisto šiuo atveju maistui nenaudojamos, jos oksiduojamos gaminant energiją.
Baltymų energijos trūkumas vaikams gali atsirasti antriškai dėl šių priežasčių:
- Virškinimo procesų sutrikimas (sumažėjęs maistinių medžiagų įsisavinimas).
- Baltymų netekimas gali atsirasti dėl neuroendokrininės sistemos reguliavimo.

Formos
- Marazmas. Tokiu atveju vaiko augimas sulėtėja ir stebimi poodiniai riebalai.
- Kwashiorkor. Tai tiksliai izoliuotas baltymų trūkumas. Be augimo sulėtėjimo, vaikas gali turėti patinimą, tačiau tokiu atveju lieka poodinių riebalų.
Sunkumas
Jei kalbame apie tokią problemą kaip baltymų ir energijos nepakankamumas, apie laipsnį taip pat reikia kalbėti. Jų yra tik trys:
- Lengva (pirmiausia aš).
- Vidutinis (antras, II).
- Sunkioji (trečia, III).

Lengvas laipsnis
Jei kalbame apie nedidelį baltymų trūkumo laipsnį, vaiko organizmas tik nusilpsta. Tokiu atveju sumažėja jo atsparumas įvairiems virusams ir infekcijoms. Pagrindiniai simptomai, kurie bus rodomi, yra šie:
- Didėjantis silpnumas.
- Vaiko vangumas ir mažas darbingumas.
- Greitas ne tik fizinis, bet ir psichologinis nuovargis.
- Šaltumas, šalčio jausmas.
- Troškulys ir alkis. Gali padidėti šlapinimasis.
- Galimas galvos svaigimas.
- Atsiras apatinių galūnių tirpimas.
Šiame etape taip pat gali sulėtėti vaiko augimas.
Vidutinis laipsnis
Toliau svarstome tokią problemą kaip baltymų ir energijos nepakankamumas. 2 stadijos liga (pirmoji) dažniausiai pasireiškia besivystančių šalių gyventojams. Tokiu atveju, kaip minėta aukščiau, atsiranda vaikų augimas. Tačiau antrajam laipsniui būdingi ir biocheminiai organizmo pokyčiai. Taigi, įvyksta reikšmingas ląstelių imuniteto susilpnėjimas. O tai padidina jautrumą įvairių tipų virusams ir infekcijoms.

Sunki forma
Taip pat yra gilus arba sunkus baltymų ir energijos nepakankamumas (t. y. kacheksija). Tačiau tai labiau būdinga vėžiu sergantiems žmonėms. Tokiu atveju vaikas gali labai greitai sulieknėti ir viduriuoti. Taip pat kenčia paciento raumenys, galūnės atrodo kaip pagaliukai, padengti oda. Plaukai tampa blankūs, trapūs ir slenka. Gali atsirasti vandens susilaikymas audiniuose, dažnai sukeliantis patinimą. Negrįžtami pokyčiai atsiranda ir paciento vidaus organuose. Tačiau visa tai yra individualu (apie tai gydytojas gali pasakyti po tam tikrų tyrimų). Kiti simptomai, būdingi tokiai problemai kaip sunkus baltymų ir energijos trūkumas vaikams:
- Apatija, nuovargis.
- Nuolatinis šalčio jausmas.
- Odos ir plaukų depigmentacija.
- Oda tampa sausa ir skilinėja. Vaiko veidas įgauna seną išvaizdą.
- Sumažėja kraujospūdis, pulsas ir temperatūra.
Izoliuota forma
Gana retai, tačiau izoliuota baltymų trūkumo forma vis tiek gali pasireikšti. Dažniausiai tai lydi tokių komponentų kaip vitaminų B1, B2, B6, folio ir nikotino rūgšties, vitamino A trūkumas. Jei kalbėsime apie vaikus, tai vitamino A trūkumas kelia pavojų vaikams. Ligai progresuojant, tarpląstelinis. netenkama kalio, fosforo ir magnio.

Gydymas
Jei mes kalbame apie tokią problemą kaip baltymų ir energijos trūkumas, gydymas yra tas, kur taip pat reikia sutelkti dėmesį. Taigi, jei vaikas serga viena iš pirmųjų dviejų ligos formų, problemą vis tiek galima išspręsti pakoregavus mitybą. Tokiu atveju labai svarbu padidinti kasdienį baltymų kiekį. Skirsis įvairaus amžiaus vaikams:
- Jei vaikas yra nuo vienerių iki septynerių metų, paros dozė bus maždaug 3-4 gramai baltymų 1 kg svorio.
- Moksleivių baltymų poreikis kiek mažesnis: 2-3 gramai 1 kg svorio.
Vaikui bus paskirti multivitaminų kompleksai. Juk vien maisto tokiu atveju nepakaks. Taip pat galima reguliuoti vandens ir elektrolitų balansą.
Jei vaikas turi didelį baltymų ir energijos trūkumą, kūdikis bus siunčiamas į ligoninę. Neįmanoma savarankiškai susidoroti su šia problema namuose. Kas bus aktualu šiuo atveju:
- Kontroliuojama dieta.
- Vandens ir elektrolitų pusiausvyros koregavimas naudojant infuzinę terapiją.
- Papildoma mityba taip pat bus skiriama su mišiniais, kuriuose gausu maistinių medžiagų.
- Jei pasisavinimas sutrikęs, vaikui bus paskirta (maistingųjų medžiagų infuzija).
- Vitaminų terapija. Tačiau šiuo atveju tai bus ypatinga. Tokiems žmonėms vitaminų reikia dvigubai daugiau nei sveikam žmogui. Ir tai iki pasveikimo momento.
- Anoreksija sergantiems pacientams gali būti skiriami apetitą didinantys vaistai. Jei reikia padidinti raumenų masę, gydytojai gali skirti anabolinių steroidų.

Prevencija
Norėdami išvengti baltymų ir energijos nepakankamos mitybos vaikams, turite atidžiai stebėti jų mitybą. Šie maisto produktai padės papildyti jūsų maistą baltymais:
- Vištiena.
- Žuvis.
- Jautiena.
- Kiaušiniai.
- Pieno produktai.
Tuo pačiu metu svarbu prisiminti ir apie kitus naudingus mikroelementus. Kartu su baltymais vaikas su maistu turi gauti pakankamą kiekį angliavandenių ir riebalų.